-
omer@dromeronal.com -
İletişim
0 533 446 26 38
Doç. Dr. Ömer ÖNAL
Erciyes Üniversitesi Tıp Fakültesi Göğüs Cerrahisi Uzmanı
Akciğer Kanseri
Güvercin Göğsü ve Kunduracı Göğsü
Mediasten Kisti ve Tümörleri
Yabancı Cisim Aspirasyonu
Pnömotoraks
Timus Hastalıklarının Cerrahi Tedavisi
Hiperhidrozis (Aşırı Terleme)
Çocukluklarda Kistik Akciğer Hastalıkları
Mezotelyoma
- Akciğer Kanseri
- Akciğer Kist Hidatikleri
- Akciğer Nodulleri
- Bronkoskopik Tedavi Yöntemleri
- Bronşektazi
- Çocukluklarda Kistik Akciğer Hastalıkları
- Diyafragma Cerrahisi
- Göğüs Duvarı Hastalıkları
- Hiperhidrozis (Ellerde Aşırı terleme)
- Mediasten Kist ve Tümörleri
- Mezotelyoma
- Özofagus (Yemek Borusu) Hastalıkları
- Plevral Sıvılar
- Pnömotoraks
- Timus Hastalıkları Cerrahi Tedavisi
- Trakea Hastalıkları
- Yabancı Cisim Aspirasyonları
Akciğer Kanseri
1. Akciğer kanseri nedir?Akciğer kanseri, akciğer dokusundaki hücrelerin kontrolsüz şekilde çoğalması ile ortaya çıkan bir malign (kötü huylu) tümördür.
En sık görülen türleri:
• Küçük hücreli akciğer kanseri (SCLC)
• Küçük hücre dışı akciğer kanseri (NSCLC):
Adenokarsinom, skuamöz hücreli karsinom, büyük hücreli karsinom
• Sigara ve tütün ürünleri kullanımı (en önemli risk)
• Pasif sigara dumanına maruz kalma
• Hava kirliliği ve radon gazı
• Asbest veya kimyasal maddeye uzun süreli maruz kalma
• Ailede akciğer kanseri öyküsü
• Kronik akciğer hastalıkları (KOAH, akciğer fibrozisi)
Akciğer kanseri, erken evrede çoğunlukla belirti vermez. Ancak bazı ipuçları hastalığın erken fark edilmesini sağlar:
- Uzun süreli öksürük: Sigara içen veya içmiş kişilerde öksürük değişikliği fark edilmelidir.
- Balgamda kan veya renk değişikliği: Kanlı balgam veya koyu renkli balgam uyarıcı bir belirtidir.
- Nefes darlığı ve hırıltı: Özellikle hafif egzersizlerde bile nefes darlığı gelişebilir.
- Göğüs ağrısı: Sürekli veya derin nefesle artan göğüs ağrısı önemlidir.
- Tekrarlayan akciğer enfeksiyonları: Zatürre veya bronşit ataklarının sıklaşması, tıkanıklığa işaret edebilir.
- Genel belirtiler: Yorgunluk, iştahsızlık ve açıklanamayan kilo kaybı
Erken fark edilen akciğer kanseri, cerrahi ve diğer tedavilerle başarıyla kontrol altına alınabilir. Bu nedenle risk grubundaki kişilerin düzenli tarama yaptırması önemlidir.
4. Akciğer kanseri nasıl teşhis edilir?
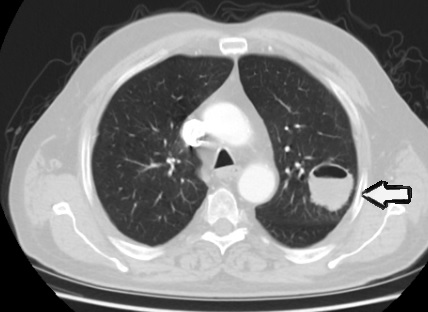
- Bilgisayarlı tomografi (BT): Akciğer BT ile her iki akciğerin detaylı görüntülemesi sağlanarak; kitlenin akciğerin neresinde yerleşmiş olduğu, göğüs duvarı, kalp, büyük damar yapıları ile ilişkisi, eşlik eden akciğer hastalığı varlığı vb birçok konuda fikir sahibi olunabilir
- Biyopsi: Hava yollarına yakın yerleşimi olan kitlelerde tanı için burundan fiberoptik bronkoskopi ile girilerek hava yollarının değerlendirilmesi ve aynı seansta biyopsi işlemi yapılabilir. Hava yollarından uzak yerleşimli kitlelerde ise tomografi veya ultrasonografi eşliğinde iğne biyopsileri yapılarak tanıya ulaşılabilir.
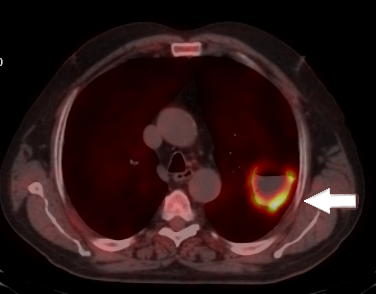
- Pozitron Emisyon Tomografisi/ Bilgisayarlı Tomografi (PET/BT): Akciğer kanserinin vücudun diğer bölgelerine yayılımını değerlendirmek için PET BT kullanılır.
5. Akciğer kanseri türleri nelerdir?
- Küçük hücreli akciğer kanseri (SCLC):Hızlı büyüyen, genellikle sigara ile ilişkili, erken yayılabilen türdür.
- Küçük hücre dışı akciğer kanseri (NSCLC): Daha yavaş büyür, cerrahi ve hedefe yönelik tedavi seçenekleri daha fazladır.
Tedavi planı, kanserin türü, evresi ve hastanın genel durumuna göre belirlenir:
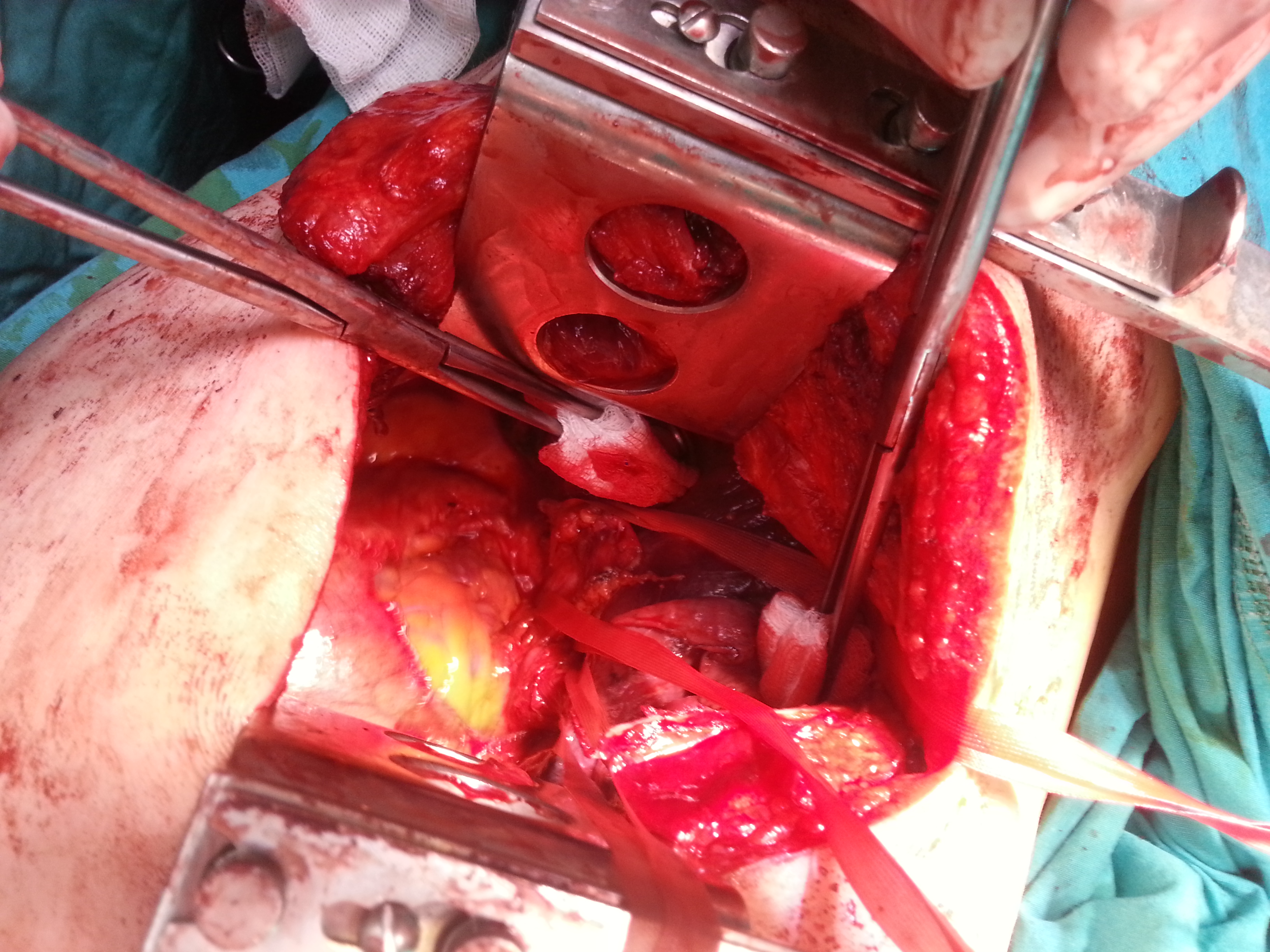
- Cerrahi:Akciğer kanseri evrelemesinde en önemli aşama kanserin nefes borusunun çevresindeki lenf bezlerine yayılımın olup olmadığının değerlendirilmesidir. Lenf bezlerinden EBUS (endobronşiyal ultrasonografi ) veya Video- mediastinoskopi yöntemleri ile biyopsi alınabilir.
- Bu aşamalar tamamlanıp cerrahi tedavi uygulanmasına karar verilen hastalarda kanserin olduğu akciğer lobu veya tüm akciğerin çıkarılması için açık cerrahi (torakotomi)
veya video eşliğinde kapalı cerrahi (VATS) teknikleri uygulanabilir
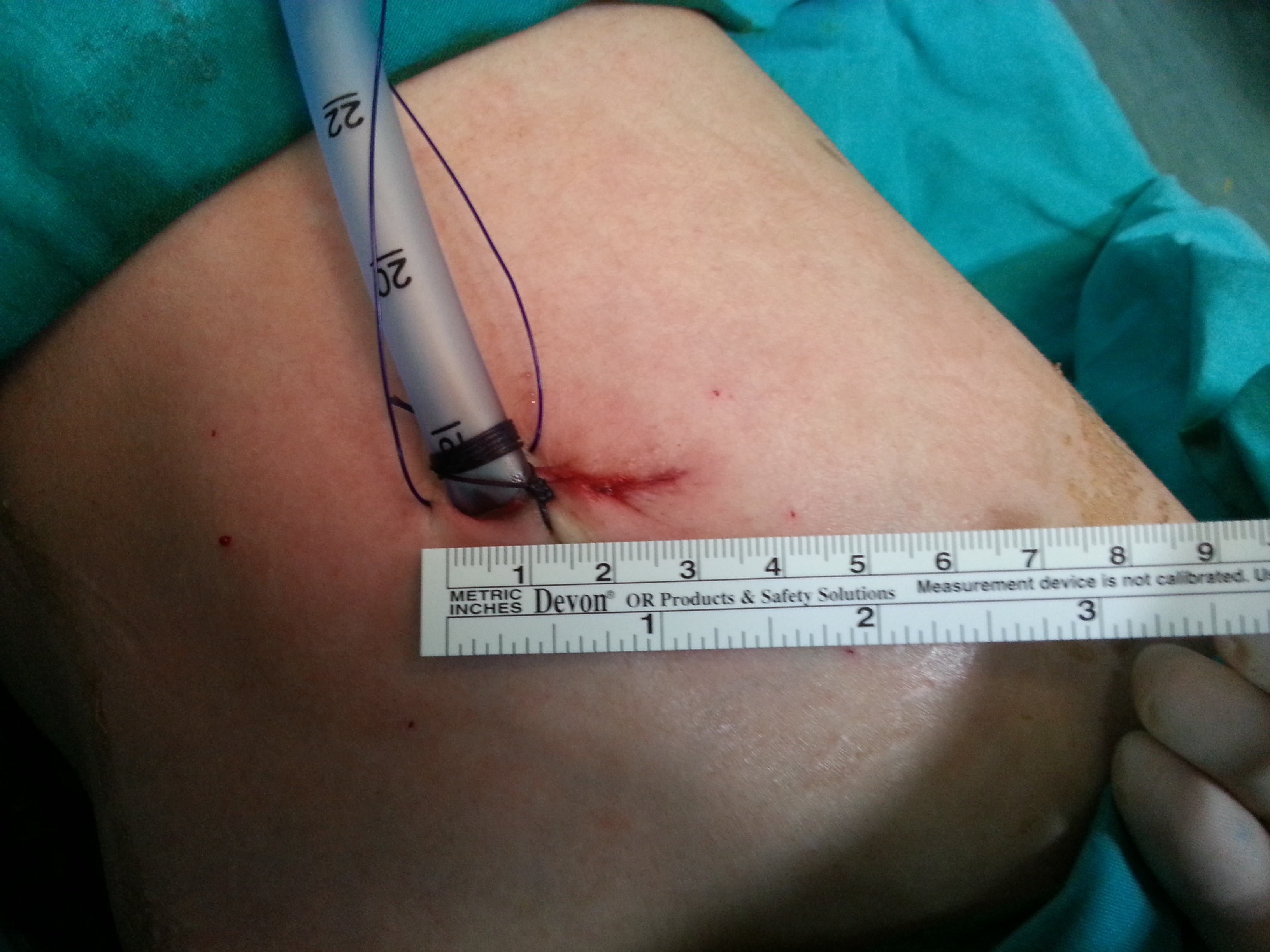
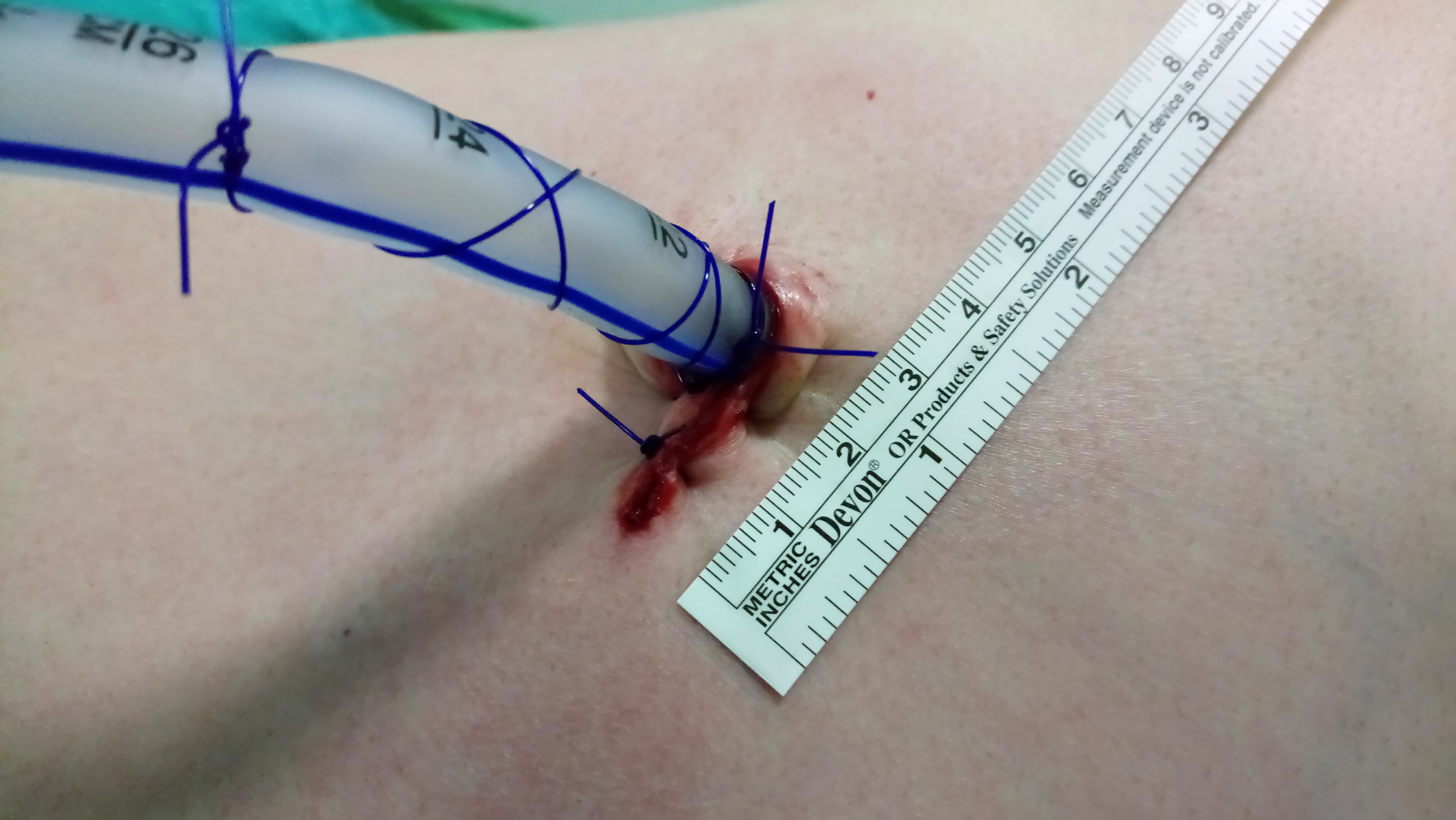
- Biz hastalarımızda ameliyat sonrası hasta konforunun daha iyi olması, günlük aktivitelere dönüşün daha hızlı olması nedeniyle 3-4 cm lik tek bir kesiden uygulanan kapalı ameliyat (Uniportal VATS) tekniğini tercih ediyoruz.
- Radyoterapi:Kanser hücrelerini yok etmek veya küçültmek için ışın tedavisi.
- Kemoterapi:Kanser hücrelerini öldürmek veya çoğalmalarını durdurmak için ilaç tedavisi.
- Hedefe yönelik tedavi:Kanser hücrelerinin belirli mutasyonlarını hedef alan ilaçlar.
- İmmünoterapi:Bağışıklık sistemini kanserle savaşacak şekilde güçlendiren tedavi.
- Düzenli kontrol ve görüntüleme testleri
- Beslenme ve fiziksel aktiviteye dikkat
- Solunum egzersizleri ile akciğer kapasitesini destekleme
- Psikolojik destek ve hasta gruplarına katılım
Erken evrede tespit edilen akciğer kanseri, cerrahi ile tamamen çıkarılabilir ve sağkalım oranları belirgin şekilde artar. Bu nedenle risk altında olan kişilerde düzenli tarama (özellikle düşük doz BT) önemlidir.
9. Akciğer kanserinin önlenmesi için neler yapılabilir?
- Sigara ve tütün ürünlerinden tamamen uzak durmak
- Pasif sigara maruziyetinden kaçınmak
- Hava kirliliği ve kimyasal maddelere maruz kalmamak
- Sağlıklı beslenme, düzenli egzersiz ve ideal vücut ağırlığını korumak
- Riskli bireylerde düzenli tarama testleri
- Kanser ilerledikçe akciğer fonksiyonları azalır
- Nefes darlığı ve ağrı artar
- Metastaz (diğer organlara yayılma) riski yükselir
- Tedavi edilmediğinde hayati risk vardır
Akciğer kanseri tedavisi sonrası yaşam kalitesi, bazı basit önlemlerle önemli ölçüde artırılabilir:
- Solunum egzersizleri:Nefes kapasitesini artırmak ve akciğer fonksiyonlarını desteklemek için düzenli egzersiz yapın.
- Fiziksel aktivite: Yürüyüş, hafif egzersiz ve dayanıklılık artırıcı aktiviteler önerilir.
- Beslenme: Dengeli beslenme, yeterli protein ve vitamin alımı bağışıklık sistemini güçlendirir.
- Sigara ve tahriş edici maddelerden uzak durmak: Pasif ve aktif sigara maruziyeti, akciğer fonksiyonlarını olumsuz etkiler.
- Düzenli doktor kontrolleri: Görüntüleme ve laboratuvar testleri ile nüks riski takip edilir.
- Psikolojik destek: Kanser tedavisi sonrası depresyon, kaygı ve uyku sorunları görülebilir.
- Solunum hijyeni: Enfeksiyonlardan korunmak için maske, hijyen ve aşılar (grip, zatürre) önemlidir.
Bu önlemler, tedavi sonrası nefes almayı kolaylaştırır, bağışıklığı güçlendirir ve yaşam kalitesini artırır.
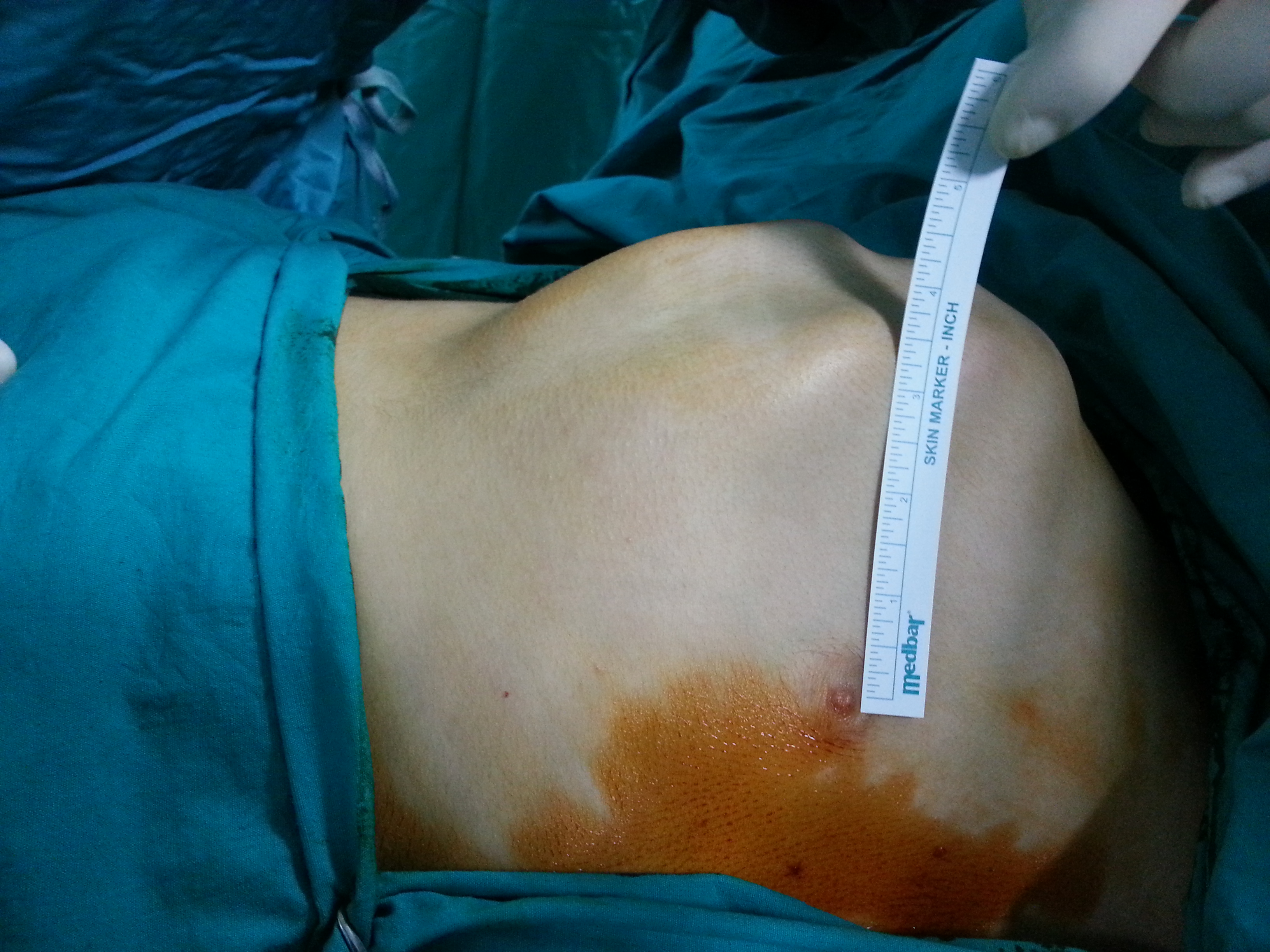
Pectus Excavatum (Kunduracı Göğsü)
Pectus Excavatum Nedir?Pectus excavatum, göğüs kemiğinin (sternum) anormal şekilde içe doğru çökmesi ile karakterize, doğuştan gelen bir göğüs duvarı deformitesidir.
- Bazı hastalarda yalnızca estetik bir görünüm değişikliği oluşturur
- Bazı vakalarda kalp ve akciğer fonksiyonlarını etkileyebilir
- Erkeklerde kızlara göre daha sık görülür (yaklaşık 3:1)
- Genellikle çocukluk veya ergenlik döneminde fark edilir
- Göğüs ortasında çöküklük veya “içe batık” görünüm
- Egzersiz sırasında nefes darlığı veya çabuk yorulma
- Çarpıntı veya göğüs ağrısı (ileri vakalarda)
- Özellikle ergenlerde özgüven kaybı ve psikolojik etkiler
- Çoğunlukla doğumsal ve ailesel bir durumdur
- Nadiren bazı genetik sendromlarla ilişkili olabilir
- Göğüs kafesini oluşturan kıkırdakların anormal büyümesi sonucu gelişir
- Fizik muayene: Göğüs kafesindeki çöküklük gözle ve elle değerlendirilir
- Görüntüleme yöntemleri: Röntgen, BT veya MR ile göğüs kafesi ölçümleri, kalp ve akciğer ilişkisi incelenir
- Fonksiyon testleri: Solunum fonksiyon testleri veya egzersiz testleri gerekebilir
Tedavi planı, deformitenin şiddetine, hastanın yaşına ve fonksiyonel etkilenmeye göre belirlenir.
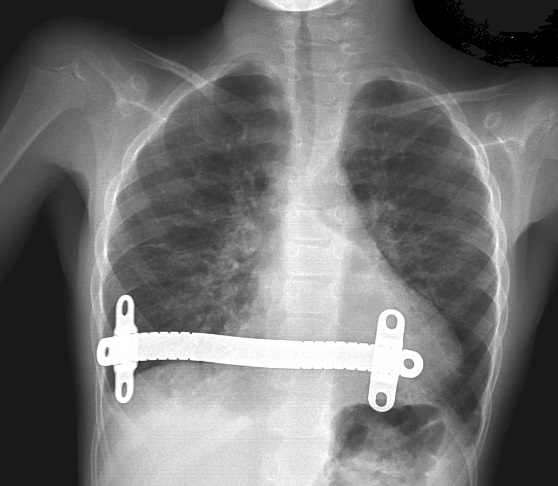
Cerrahi Tedavi- Nuss yöntemi: Minimal invaziv teknikle göğüs kemiği dışa doğru düzeltilir
- Ravitch yöntemi: Kıkırdak ve sternumun düzeltilmesiyle uygulanan açık cerrahi yöntemdir
- Vakum tedavisi: Hafif vakalarda veya büyüme döneminde, negatif basınç uygulayan cihazlarla göğüs kafesinin dışa doğru yönlendirilmesi amaçlanır
- Düzenli egzersiz ve postür (duruş) düzeltme
- Minimal invaziv cerrahi sonrası hastalar genellikle 1–2 hafta içinde günlük yaşamlarına dönebilir
- Açık cerrahi sonrası iyileşme süresi daha uzun olabilir (4–6 hafta)
- Ağrı kontrolü, egzersiz programı ve düzenli doktor kontrolleri iyileşmeyi destekler
- Cerrahi sonrası enfeksiyon
- Yara izi veya kullanılan implantın yer değiştirmesi
- Nadir olarak kalp veya akciğer yaralanması
- Tedavi edilmeyen ileri vakalarda nefes darlığı ve egzersiz kapasitesi azalabilir
- Estetik kaygılar özellikle ergenlik döneminde psikolojik sorunlara yol açabilir
- Erken tanı ve uygun tedavi ile hem solunum fonksiyonları hem de göğüs görünümü belirgin şekilde düzelir
- Pectus excavatum doğumsal olduğu için önlenemez
- Erken fark edilmesi ve düzenli takip yaşam kalitesini korur
- Hafif vakalarda büyüme döneminde egzersiz ve duruş düzeltme önerilir
- Cerrahi planlama için hastanın yaşı ve büyüme durumu dikkate alınır
- Nuss yöntemi: İnce metal çubuklarla sternum dışa doğru kaldırılır; estetik avantaj ve hızlı iyileşme sağlar
- Ravitch yöntemi: Daha invazivdir, karmaşık veya ileri vakalarda tercih edilir
- Ağrı kontrolü ve yara bakımı
- Hafif egzersizlerle günlük aktivitelere kademeli dönüş
- Düzenli doktor kontrolleri
- Solunum egzersizleri: Derin nefes ve diyafram kullanımı, akciğer kapasitesini artırır
- Göğüs ve sırt kaslarını güçlendiren egzersizler: Hafif ağırlık çalışmaları, plank ve core egzersizleri
- Postür düzeltme: Dik duruş alışkanlığı, çöküklüğün görünümünü azaltır
- Genel öneriler: Düzenli yürüyüş, fizik tedavi uzmanı eşliğinde kişiye özel egzersiz programları
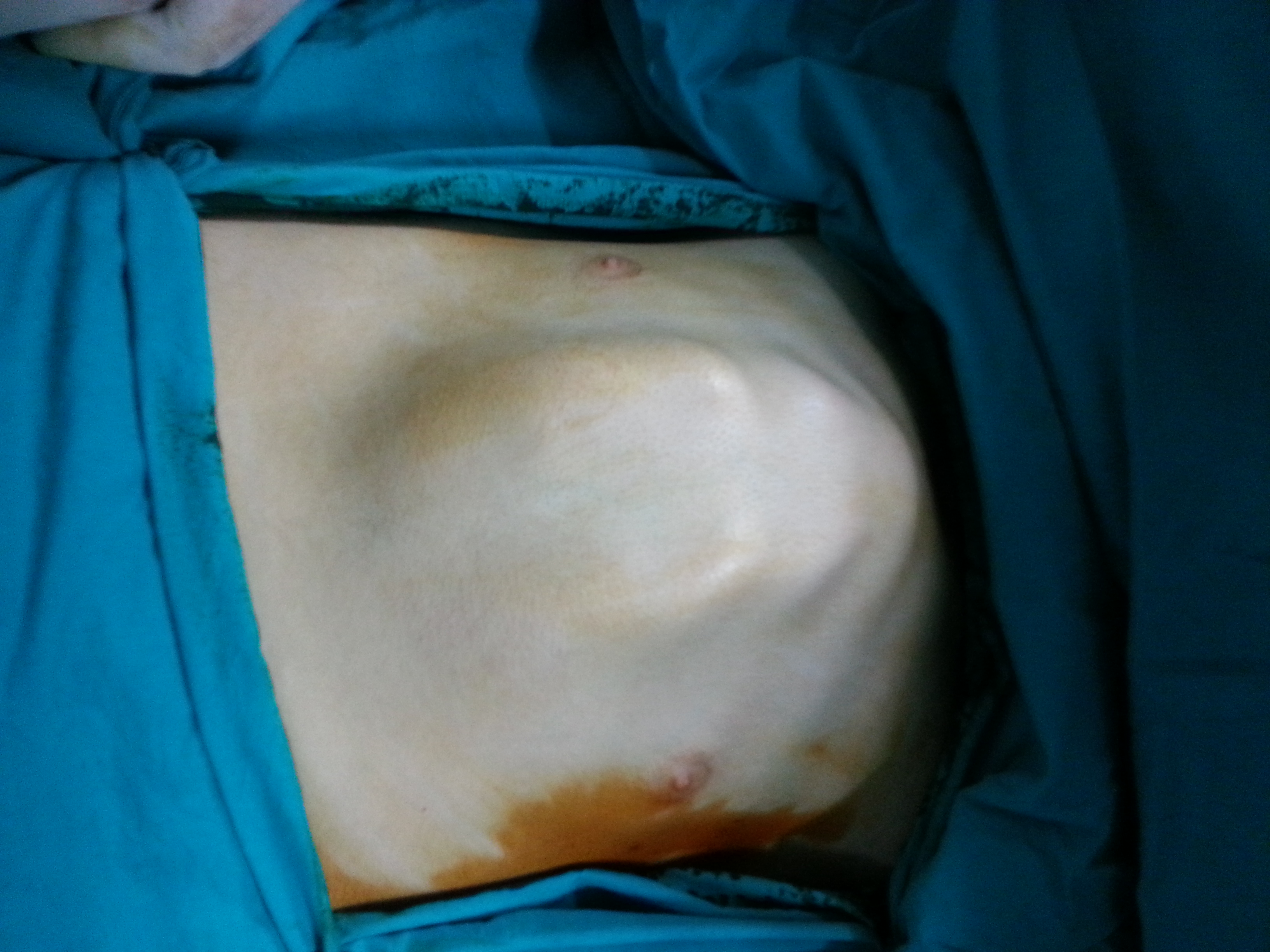
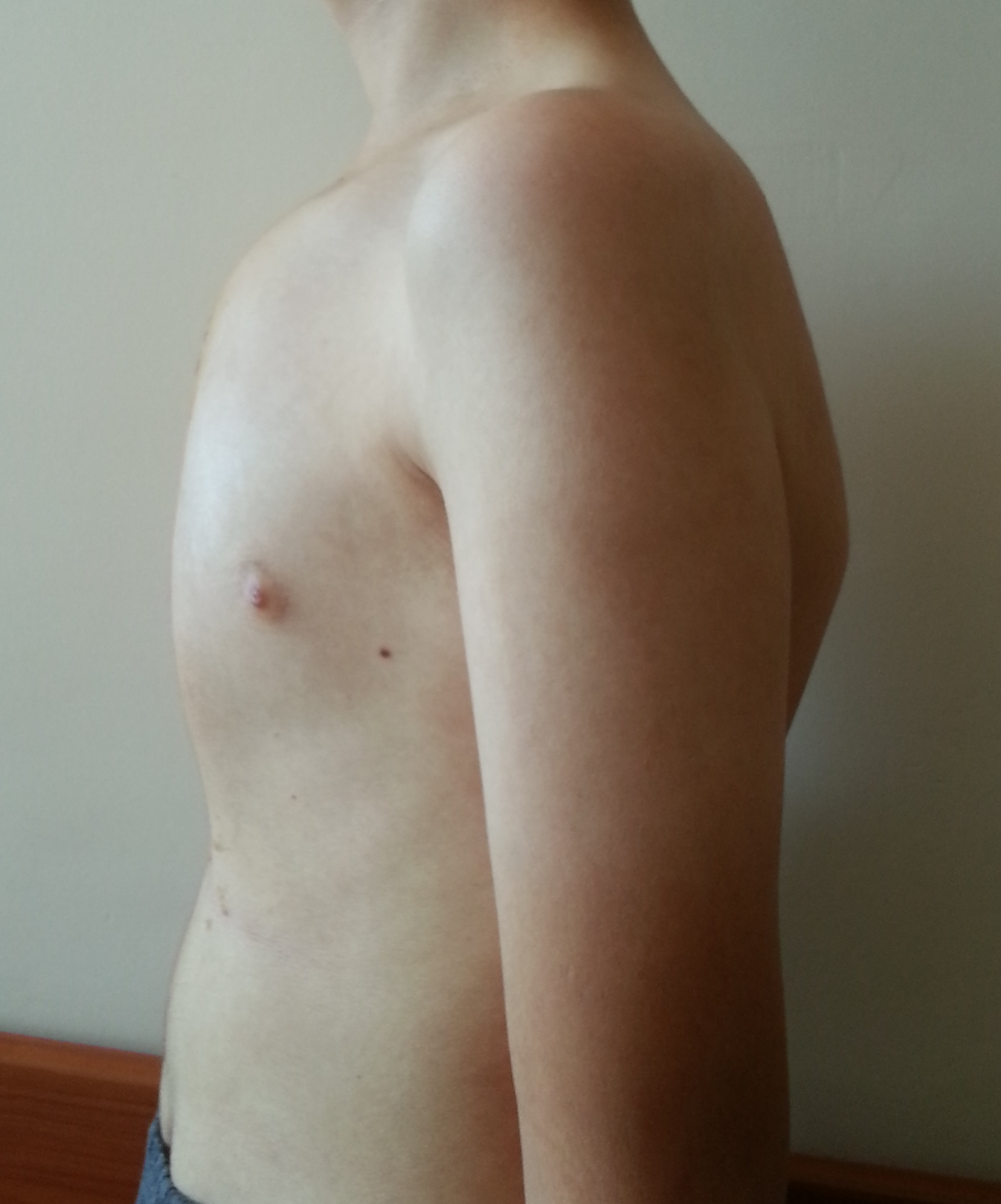
Pectus Carinatum (Güvercin Göğsü)
Pectus Carinatum Nedir?Pectus carinatum, göğüs duvarını oluşturan göğüs kemiği (sternum) ve kıkırdakların anormal şekilde öne doğru çıkık olmasıyla karakterize bir göğüs duvarı deformitesidir.
- Halk arasında “güvercin göğsü” olarak bilinir
- Genellikle estetik bir görünüm değişikliği oluşturur; bazı olgularda nefes darlığı, çarpıntı ve egzersiz intoleransı görülebilir
- Çocukluk çağında fark edilir, ergenlik döneminde belirginleşir
- Erkeklerde daha sık görülür
- Bazı olgularda ailesel (genetik) yatkınlık vardır
- Göğüs duvarı kıkırdaklarının aşırı ve hızlı büyümesi
- Ailesel (genetik) yatkınlık
- Nadiren bağ dokusu hastalıkları (örneğin Marfan sendromu) ile ilişkili olabilir
- Göğüs bölgesinde belirgin çıkıntı
- Postür (duruş) bozukluğu
- Hafif solunum sıkıntısı (özellikle efor sırasında)
- Egzersiz kapasitesinde azalma
- Ergenlik döneminde özgüven ve beden algısı sorunları
Tanı çoğunlukla fizik muayene ile konur. Gerekli durumlarda aşağıdaki incelemeler yapılabilir:
- Göğüs grafisi veya bilgisayarlı tomografi (BT)
- Solunum fonksiyon testleri
- Ekokardiyografi (kalp üzerine etkisini değerlendirmek için)
Tedavi planı deformitenin şiddetine, hastanın yaşına ve ihtiyaçlarına göre belirlenir.
Cerrahi Dışı Tedavi (Öncelikli Yaklaşım)- Göğüs ortezi (bracing): Özellikle 11–18 yaş arası hastalarda en etkili yöntemdir
- Göğüs kafesini dıştan baskı ile şekillendirir; düzenli ve uzun süreli kullanım gerektirir
- En iyi sonuçlar ergenlik döneminde elde edilir
Cerrahi tedavi, genellikle ortez tedavisinden fayda görmeyen veya ileri derece deformitesi olan hastalarda tercih edilir.
Abramson Tekniği (Minimal İnvaziv Cerrahi)Abramson ameliyatı, pectus carinatum tedavisinde uygulanan minimal invaziv bir cerrahi yöntemdir. Bu teknikte göğüs duvarındaki çıkıntı, özel bir metal çubuk yardımıyla dıştan baskı uygulanarak düzeltilir.
Ameliyatın Temel Özellikleri- Amaç: Göğüs kemiğinin öne doğru çıkıntısını dıştan baskı ile düzeltmek
- Teknik: Sternum üzerine yerleştirilen özel çelik çubuk, yanlardan cilt altına sabitlenir
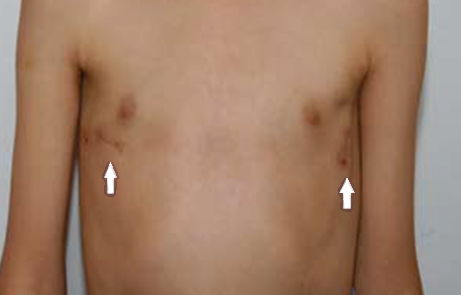
- Uygulama: Küçük kesi yerlerinden (yaklaşık 2–3 cm) çubuk yerleştirilir
- Minimal invazivdir
- Estetik olarak küçük iz bırakır
- Nuss ameliyatına göre daha az ağrılıdır
- Göğüs duvarı zamanla doğal görünüm kazanır
- Hastalar genellikle 3–4 gün içinde taburcu edilir
- Yorucu aktivitelerden birkaç hafta kaçınılır
- Metal çubuk genellikle 2–3 yıl sonra çıkarılır
Tek başına egzersiz deformiteyi ortadan kaldırmaz; ancak göğüs kaslarının güçlendirilmesi, duruşun düzeltilmesi ve nefes kapasitesinin artırılmasında önemli rol oynar.
- Özellikle ortez tedavisine eşlik eden egzersizler tedavi başarısını artırır
- Özgüven kaybı ve sosyal çekingenlik
- Nadir olarak egzersiz intoleransı ve solunum sıkıntısı
- Postür bozuklukları ve kas-iskelet sistemi sorunları
- Çoğu hasta ortez veya cerrahi sonrası normal fiziksel aktiviteye döner
- Düzenli egzersiz ve doğru postür uzun vadeli başarıyı destekler
- Göğüs duvarında belirgin çıkıntı fark edilirse
- Ergenlik döneminde şekil bozukluğu artıyorsa
- Solunum sıkıntısı veya egzersiz intoleransı varsa
Göğüs ortezi tedavisi, pectus carinatumun en etkili ve cerrahi dışı tedavi yöntemidir. Ergenlik döneminde göğüs kafesi hâlâ şekillenebilir olduğu için kontrollü dış bası ile düzelme sağlanabilir.
Ortez Tedavisi Nasıl İşler?- Kişiye özel tasarlanmış dış destek sistemi kullanılır
- Göğüs duvarına sürekli ve kontrollü baskı uygulanır
- Günde ortalama 8–16 saat kullanım önerilir
- En iyi sonuçlar genellikle 11–18 yaş arasında alınır
- Bu dönemde kıkırdak dokusu daha esnektir
- İlk değerlendirme ve ölçümler yapılır
- Kişiye özel ortez uygulanır
- Düzenli kontrollerle basınç ayarları yapılır
- Doktor takibi altında süreç sürdürülür
- Ameliyatsız ve ağrısızdır
- Günlük yaşamla uyumludur
- Düzenli kullanım şarttır
- Ciltte tahriş veya bası yarası açısından takip edilmelidir
- Tedavi mutlaka doktor kontrolünde sürdürülmelidir
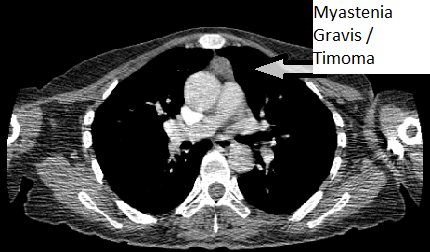
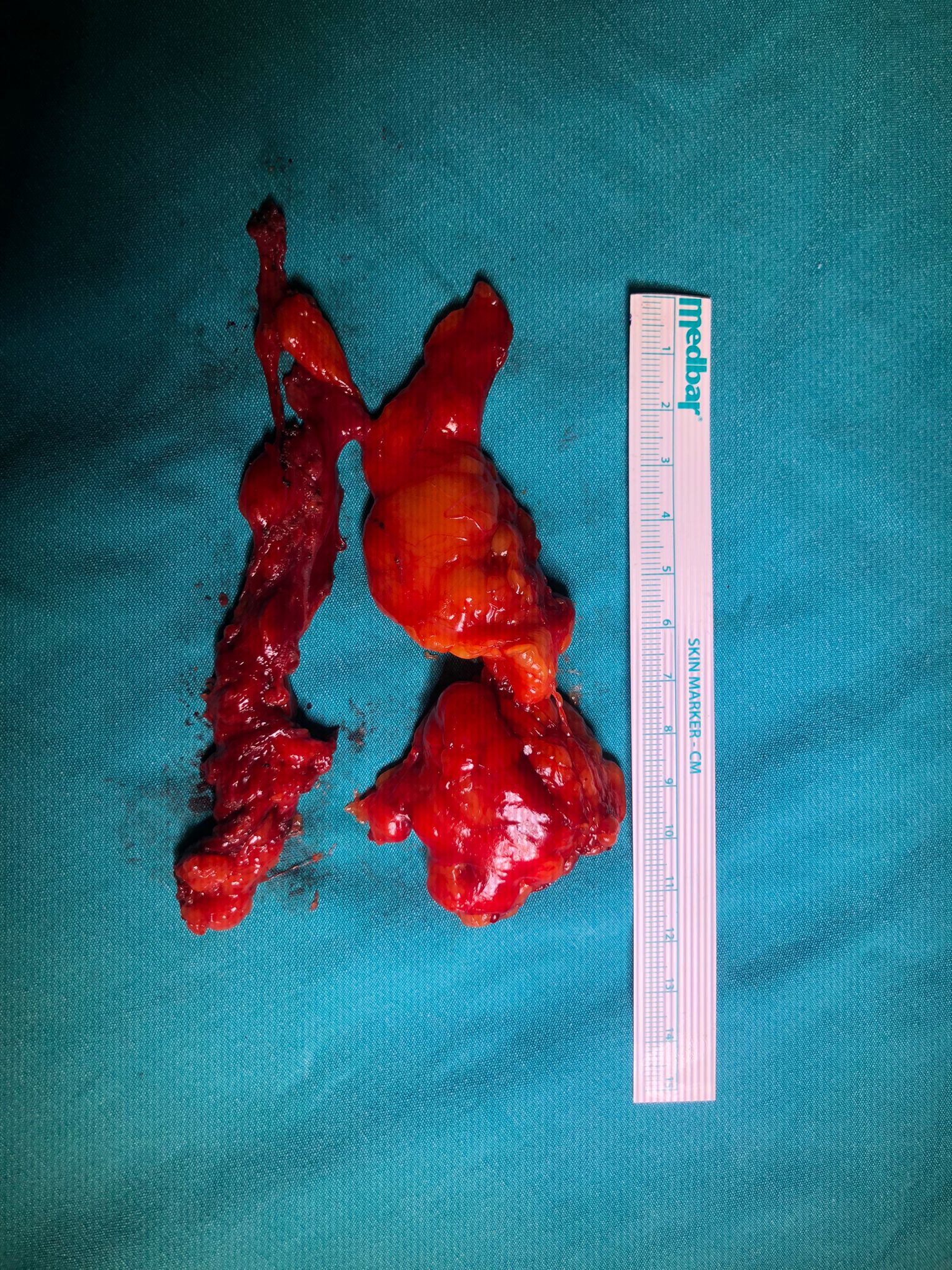
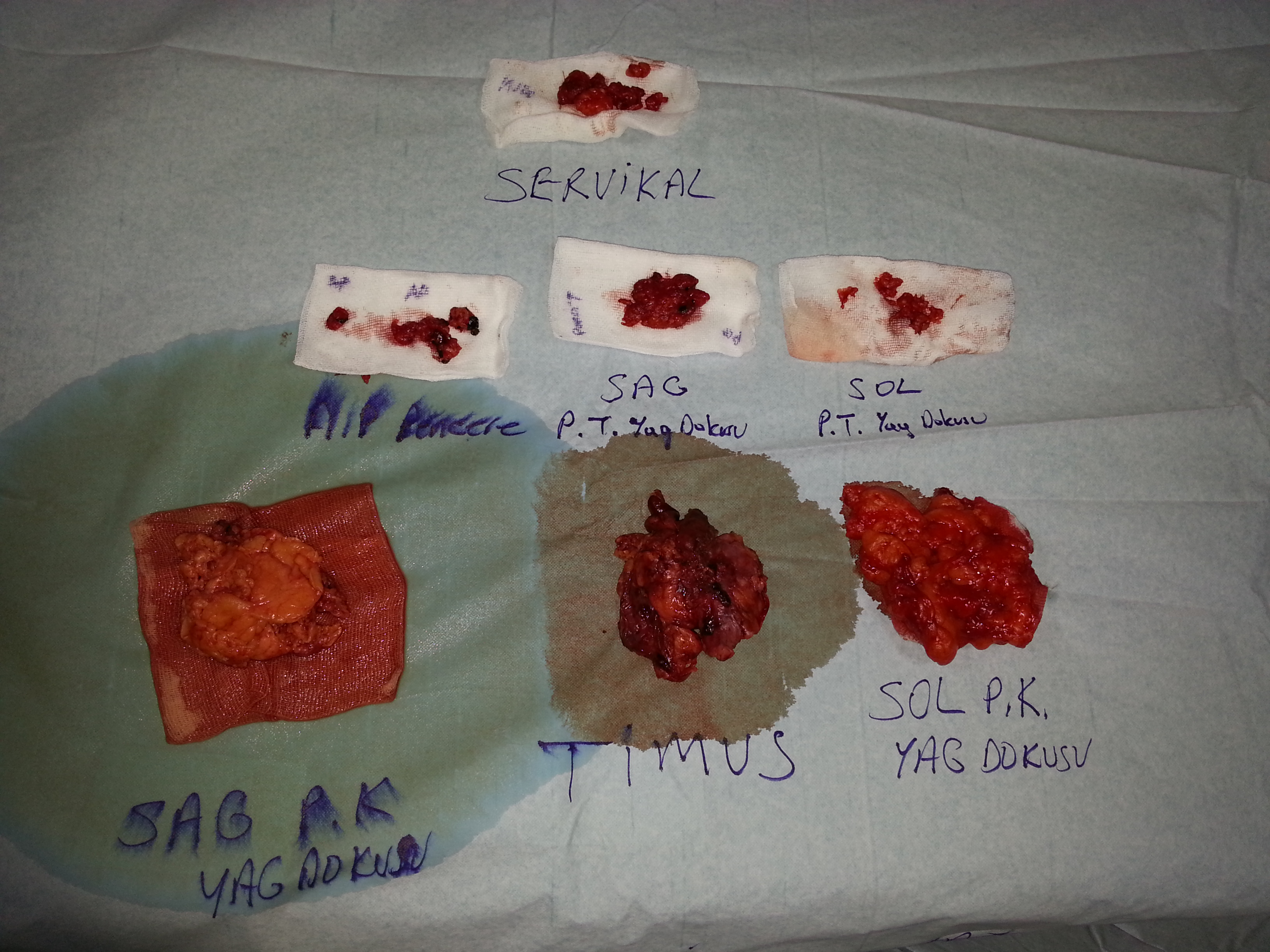
Timus Hastalıkları ve Cerrahi Tedavisi
Timus Nedir ve Vücutta Ne İşe Yarar?Timus, göğüs ön duvarının arkasında, sternumun (iman tahtası) hemen altında yer alan bir lenf organıdır. Özellikle çocukluk döneminde bağışıklık sisteminin gelişiminde önemli rol oynar ve T lenfositlerinin olgunlaşmasından sorumludur.
Yetişkinlikte timus hacmi küçülür ve yerini yağ dokusu alabilir. Ancak bazı hastalıklarda timus büyüyebilir veya tümör gelişimi görülebilir.
Timusla İlgili Hangi Hastalıklar Görülür?Timusla ilişkili en sık görülen hastalıklar şunlardır:
- Timoma: Timus bezinden kaynaklanan, genellikle yavaş büyüyen tümör
- Timik karsinom: Daha agresif seyirli ve yayılma eğilimi olan tümör
- Timus hiperplazisi: Myastenia gravis ile ilişkili timus büyümesi
- Kistik ve nadir tümörler: Lipom, nöroendokrin tümörler gibi lezyonlar
Belirtiler tümörün boyutuna, yayılımına ve eşlik eden hastalıklara göre değişkenlik gösterebilir:
- Göğüs ağrısı veya baskı hissi
- Öksürük ve nefes darlığı
- Ses kısıklığı veya yutma güçlüğü
- Myastenia gravis ile birlikte kas güçsüzlüğü, çift görme, çabuk yorulma
- Bilgisayarlı tomografi (BT): Ön mediastendeki kitleyi gösterir
- MR / PET-BT: Tümörün evresi ve yayılımını değerlendirmek için
- Kan testleri: Nöromüsküler hastalıklarla ilişkide yardımcıdır
- Biyopsi: Gerekli durumlarda doku tanısı amacıyla yapılır
Tedavi; hastalığın tipi, evresi ve hastanın genel durumuna göre planlanır.
Cerrahi Tedavi- Timusun ve tümörün tamamen çıkarılması hedeflenir
- Robotik cerrahi (da Vinci), VATS veya açık cerrahi uygulanabilir
- Erken evre timomalarda en etkili ve kür sağlayan yöntemdir
- İleri evre veya agresif tümörlerde cerrahiye ek olarak uygulanabilir
- Metastatik veya çıkarılamayan tümörlerde tercih edilir
Timusun çıkarılması, myastenia gravis bulgularının kontrol altına alınmasını ve ilaç ihtiyacının azalmasını sağlayabilir.
Timus Ameliyatı Nasıl Yapılır?Cerrahi yöntem, tümörün boyutu ve çevre dokularla ilişkisine göre seçilir:
- Minimal invaziv cerrahi (VATS / Robotik): Küçük kesilerle yapılan, daha az ağrı ve hızlı iyileşme sağlayan yöntemdir. Uygun hastalarda 3–4 cm’lik tek kesiden uygulanan Uniportal VATS tekniği tercih edilmektedir.
- Median sternotomi (açık cerrahi): Göğüs ön duvarından yapılan kesiyle tüm timus dokusuna tam erişim sağlanır. Büyük veya invaziv tümörlerde uygulanır.
- Minimal invaziv cerrahi sonrası hastalar genellikle 3–5 gün içinde taburcu edilir
- Açık cerrahi sonrası iyileşme süresi 1–2 haftayı bulabilir
- Solunum egzersizleri, enfeksiyon kontrolü ve düzenli takip önemlidir
Timoma genellikle yavaş büyür ancak ileri evrelerde çevre dokulara yayılabilir. Timik karsinom ise daha agresif seyirlidir ve metastaz yapma riski yüksektir.
Bu nedenle erken tanı ve cerrahi tedavi büyük önem taşır.
Timus Hastalıkları Tedavi Edilmezse Ne Olur?- Solunum ve dolaşım problemleri gelişebilir
- Tümör çevre organlara veya lenf bezlerine yayılabilir
- Myastenia gravis bulguları artarak yaşam kalitesini düşürebilir
Aşağıdaki durumlarda bir göğüs cerrahisine başvurulmalıdır:
- Göğüste baskı veya ağrı hissi
- Açıklanamayan nefes darlığı veya yutma güçlüğü
- Kas güçsüzlüğü ve tekrarlayan halsizlik atakları
- Görüntülemede ön mediastende kitle saptanması
Timik tümörlerin cerrahisi, tümörün boyutu ve yayılımına göre planlanır.
- VATS: Küçük kesilerle yapılan, hızlı iyileşme sağlayan yöntem
- Robotik cerrahi: 3 boyutlu görüntü ve yüksek hassasiyet sunar
- Median sternotomi: Büyük ve invaziv tümörlerde tercih edilir
Myastenia gravis, istemli kaslarda güçsüzlükle seyreden otoimmün bir hastalıktır ve timus ile yakın ilişkilidir.
Myastenia gravis hastalarının %10–15’inde timoma saptanır. Timus çıkarılması, uygun hastalarda semptomları azaltabilir ve ilaç ihtiyacını düşürebilir.
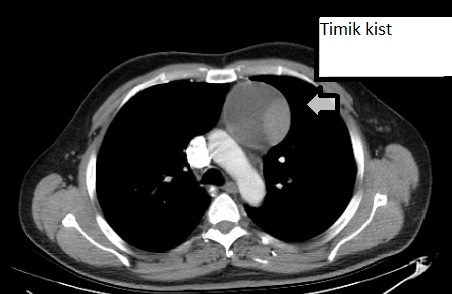
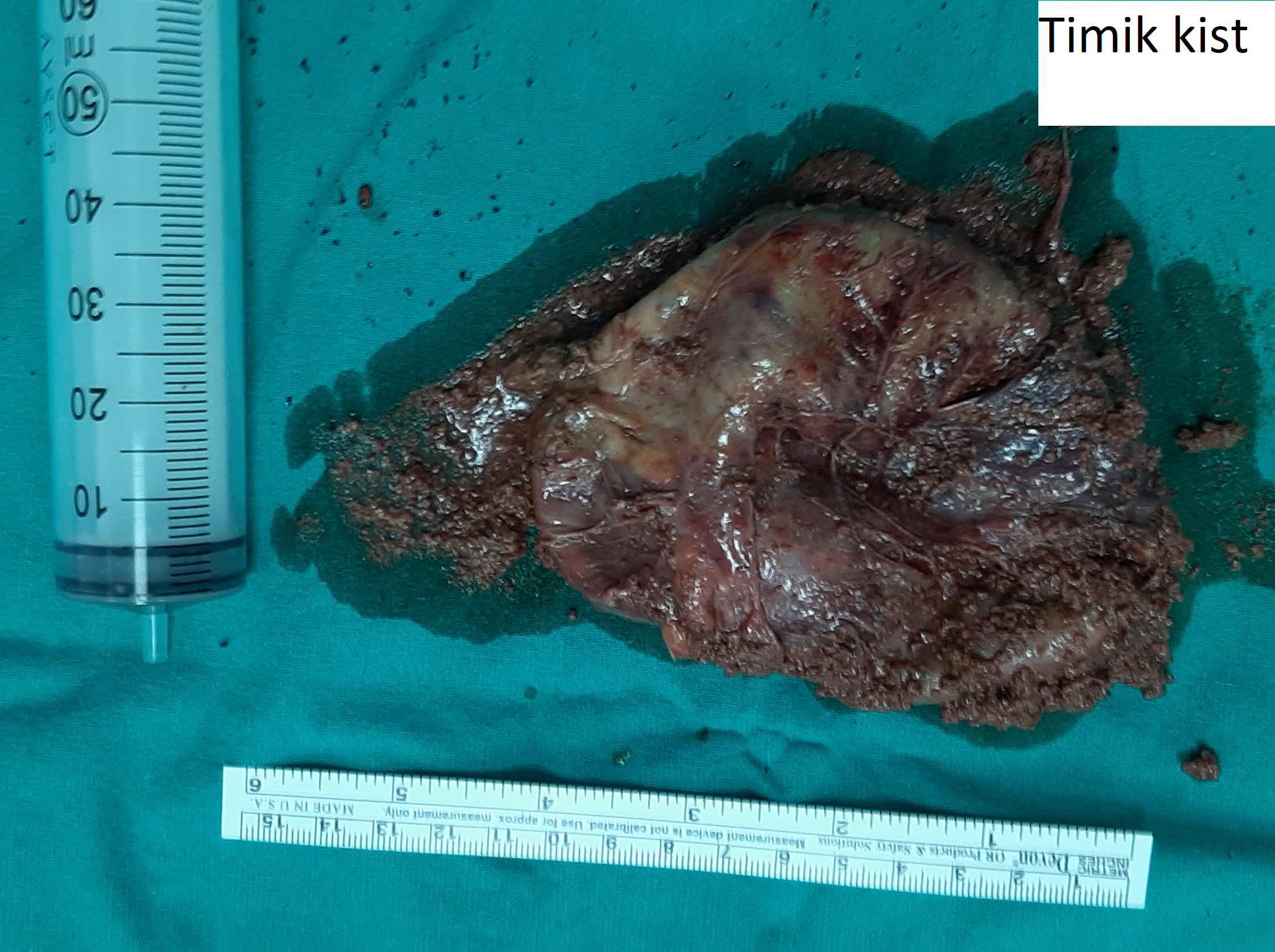
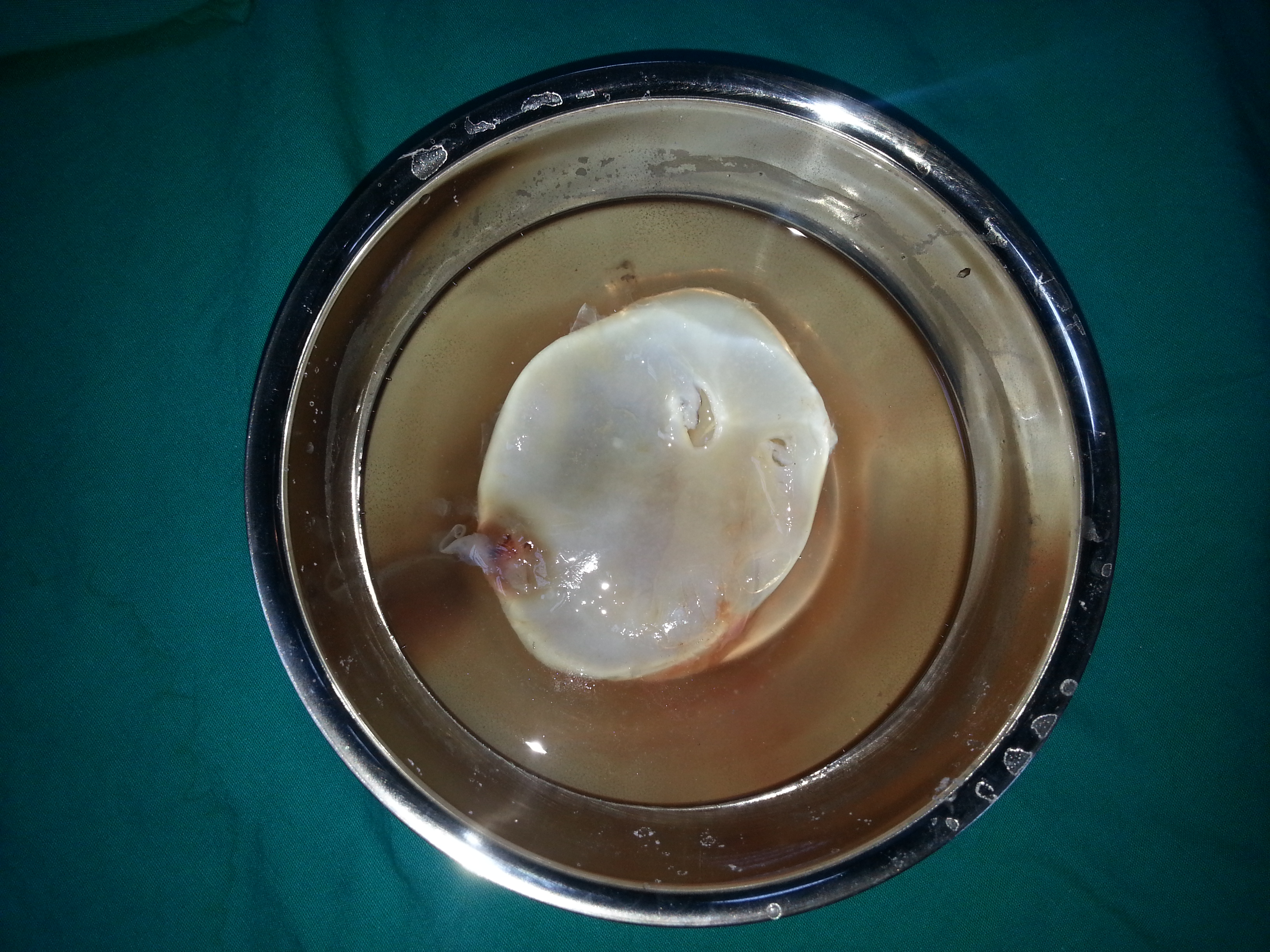
Mediasten Kist ve Tümörleri
Mediasten Nedir?Mediasten; sternumun (iman tahtası) arkasında, kalp ve kalpten çıkan büyük damarların önünde ve her iki akciğerin arasında yer alan bölgedir. Bu alanda kalp, büyük damarlar, lenf bezleri, trakea (nefes borusu), özofagus (yemek borusu) ve timus gibi hayati yapılar bulunur.
Mediastende Hangi Hastalıklar Ortaya Çıkar?Mediasten bölgesinde en sık görülen hastalıklar şunlardır:
- Kistler: Bronkojenik, timik, enterik ve perikardiyal kistler
- Tümörler: Timoma, lenfoma, germ hücreli tümörler, schwannom
- Enfeksiyon veya inflamasyona bağlı hastalıklar
- Doğumsal anomaliler
Belirtiler, kitlenin tipi, büyüklüğü ve çevre dokular üzerindeki etkisine bağlıdır. Sık görülen belirtiler:
- Göğüs ağrısı veya baskı hissi
- Öksürük veya nefes darlığı
- Yutma güçlüğü
- Ses kısıklığı
- Çarpıntı veya kalp ritim bozukluğu
- Boyun bölgesinde şişlik veya damar genişlemesi
- Belirti vermeyen, görüntüleme sırasında tesadüfen saptanan kitleler
Evet. Mediastinal kistlerin büyük çoğunluğu iyi huyludur ve genellikle hayatı tehdit etmez. Ancak zamanla büyüyebilir, enfekte olabilir veya çevre organlara baskı yapabilir. Bu nedenle tanı ve tedavi önemlidir.
Mediasten Tümörleri Kansere Dönüşebilir mi?Bazı mediastinal tümörler (timoma, germ hücreli tümörler, lenfoma gibi) kötü huylu olabilir. Bu nedenle her mediastinal kitlenin uzman değerlendirmesi ve gerekirse biyopsi ile tanısının doğrulanması gerekir.
Mediasten Tümörleri Nasıl Teşhis Edilir?- Bilgisayarlı Tomografi (BT)
- Manyetik Rezonans Görüntüleme (MR)
- PET-CT
- Biyopsi
- Kan tahlilleri (tümöre özgü belirteçler)
Tedavi; tümörün tipi, evresi ve hastanın genel durumuna göre planlanır.
Cerrahi Tedavi- Kist ve çoğu mediastinal tümör için en etkili ve kalıcı tedavidir.
- Video yardımlı torakoskopik cerrahi (VATS) veya robotik cerrahi uygulanabilir.
- Büyük veya invaziv tümörlerde açık cerrahi (sternotomi veya torakotomi) gerekebilir.
- Lenfoma, germ hücreli tümörler ve ileri evre timomalarda uygulanabilir.
- Cerrahi sonrası destek (adjuvan) tedavi gerekebilir.
- Minimal invaziv cerrahi sonrası hastalar genellikle 3–5 gün içinde taburcu edilir.
- Açık cerrahi sonrası iyileşme süresi 1–2 haftayı bulabilir.
- Solunum egzersizleri ve ağrı kontrolü iyileşmede önemlidir.
- Kistler büyüyerek solunum yolları ve damarlara baskı yapabilir.
- Kötü huylu tümörler yayılabilir ve hayati risk oluşturabilir.
- Belirtiler zamanla artar ve tedavi zorlaşır.
- Nefes darlığı, göğüs ağrısı veya çarpıntı varsa
- Görüntülemede mediastende kitle saptandıysa
Mediastinal kist ve tümörlerin tedavisinde cerrahi çoğu zaman kesin tedavi yöntemidir. Cerrahi yaklaşım; kitle boyutu, yeri ve yayılımına göre belirlenir.
Minimal İnvaziv Cerrahi Teknikler- Video Yardımlı Torakoskopik Cerrahi (VATS)
- Robotik Cerrahi (da Vinci Robotik Sistem)
Bu yöntemler küçük kesilerden yapılır; daha az ağrı, kısa hastanede kalış süresi ve hızlı iyileşme sağlar.
Açık Cerrahi (Sternotomi / Torakotomi)Büyük veya invaziv tümörlerde, geniş görüş alanı gerektiğinde tercih edilir.
Robotik Cerrahi ile Mediastinal Kitle Çıkarılması- 3D yüksek çözünürlüklü görüntü
- Milimetrik hassasiyet sağlayan robotik kollar
- Daha az doku travması ve hızlı iyileşme
- Çoğu hasta 2–3 gün içinde taburcu edilir
- Erken evre timoma ve timik hiperplazi
- Küçük ve orta boyutlu mediastinal kistler
- Estetik kaygısı olan genç hastalar
Tedavi sonrası takip, hastalığın türüne göre değişmekle birlikte düzenli kontroller büyük önem taşır.
Tedavi Sonrası Olası Komplikasyonlar- Yara enfeksiyonu veya kanama
- Akciğer sönmesi (pnömotoraks)
- Timomada nüks riski
- Nadir olarak sinir hasarı veya diyafram zayıflığı
Düzenli takip ve hekimin önerilerine uyum, iyileşme sürecini hızlandırır ve komplikasyonların erken fark edilmesini sağlar.
Hiperhidrozis (Aşırı Terleme)
Hiperhidrozis Nedir?Hiperhidrozis, vücuttaki ter bezlerinin normalden fazla çalışması sonucu ortaya çıkan bir durumdur. Genellikle avuç içi, koltuk altı, ayak tabanı ve yüz bölgesinde belirgindir. Sıcaklık, stres veya fiziksel aktivite olmaksızın da yoğun terleme görülebilir.
Bu durum yalnızca fizyolojik bir sorun değildir; kişinin sosyal ilişkilerini, iş yaşamını ve özgüvenini olumsuz etkileyebilir. Hiperhidrozis her yaşta görülebilir ve erken tanı ile etkili biçimde kontrol altına alınabilir.
Hiperhidrozis Neden Olur?Hiperhidrozis genellikle iki ana grupta değerlendirilir:
- Primer (birincil) hiperhidrozis: Altta yatan bir hastalık olmadan, çoğunlukla genetik yatkınlıkla ortaya çıkar.
- Sekonder (ikincil) hiperhidrozis: Tiroid hastalıkları, diyabet, enfeksiyonlar veya bazı ilaçlara bağlı gelişir.
Aşırı terleme çoğu zaman kişiyi rahatsız edecek düzeydedir:
- El terlemesi; el sıkışma, yazı yazma ve elektronik cihaz kullanımını zorlaştırabilir.
- Koltuk altı terlemesi; giysilerde belirgin izler oluşturabilir.
- Ayak terlemesi; koku ve cilt problemlerine yol açabilir.
- Yüz bölgesinde terleme; sosyal ortamlarda stres ve utanma hissi yaratabilir.
Bu durum, zamanla anksiyete, sosyal kaçınma ve yaşam kalitesinde düşüşe neden olabilir.
Tedavi YöntemleriHiperhidrozis tedavisinde amaç, terleme miktarını kontrol altına almak ve hastanın yaşam kalitesini artırmaktır. Tedavi seçenekleri şunlardır:
- Topikal ajanlar (ter önleyici kremler ve solüsyonlar)
- İyontoforez (elektrik akımı ile ter bezlerinin geçici baskılanması)
- Botulinum toksin (Botox) enjeksiyonları
- İlaç tedavileri
- Cerrahi yöntemler
Tedavi planı, terleme bölgesi ve şiddetine göre kişiye özel olarak belirlenir.
Cerrahi Seçenek: Torasik Endoskopik Sempatektomi (ETS)Cerrahi tedavi, özellikle avuç içi hiperhidrozis hastalarında uzun süreli ve etkili sonuçlar sağlar.
Torasik Endoskopik Sempatektomi (ETS), genel anestezi altında, küçük kesilerden kamera yardımıyla yapılan minimal invaziv bir cerrahi yöntemdir. Amaç, aşırı terlemeye neden olan sempatik sinir iletiminin durdurulmasıdır.
Cerrahi sonrası hastaların büyük çoğunluğunda ellerdeki terleme kaybolur ve yaşam kalitesi belirgin şekilde artar.
Hiperhidrozis Tedavisinde Sık Sorulan SorularHiperhidrozis tedavileri güvenli midir?
Evet. Hiperhidrozis tedavileri genel olarak güvenlidir. Nadir yan etkiler veya komplikasyonlar görülebilir ancak çoğu geçicidir ve tedavi edilebilir.
Krem ve ilaç tedavilerinde ne tür yan etkiler olur?
Topikal kremler ciltte kuruluk, tahriş veya kızarıklık yapabilir. Sistemik ilaçlar ise ağız kuruluğu, kalp çarpıntısı veya baş dönmesine yol açabilir. İlaç kesildiğinde bu etkiler genellikle kaybolur.
İyontoforez sonrası neler yaşanabilir?
Uygulama sonrası hafif kızarıklık, karıncalanma veya yanma hissi görülebilir. Bu etkiler kısa sürelidir ve birkaç saat içinde kaybolur.
Botulinum toksin (Botox) tedavisinde risk var mı?
Enjeksiyon bölgesinde hafif ağrı veya morarma olabilir. Nadir olarak el kaslarında geçici güçsüzlük hissi görülebilir.
ETS ameliyatı sonrası olası durumlar nelerdir?
- Kompansatuvar terleme: En sık görülen durumdur; sırt, göğüs veya karın bölgesinde terleme artabilir.
- Pnömotoraks: Nadir görülür ve kısa sürede tedavi edilebilir.
- Horner sendromu: Çok nadir görülür; modern tekniklerle risk oldukça düşüktür.
- Geçici göğüs ağrısı veya sinir hassasiyeti: Ameliyat sonrası ilk günlerde görülebilir.
Hiperhidrozis tedavileri, doğru hasta seçimi ve deneyimli bir ekip tarafından uygulandığında başarı oranı yüksek ve komplikasyon riski düşüktür. Amaç, hastaya daha konforlu, özgüvenli ve kaliteli bir yaşam sağlamaktır.
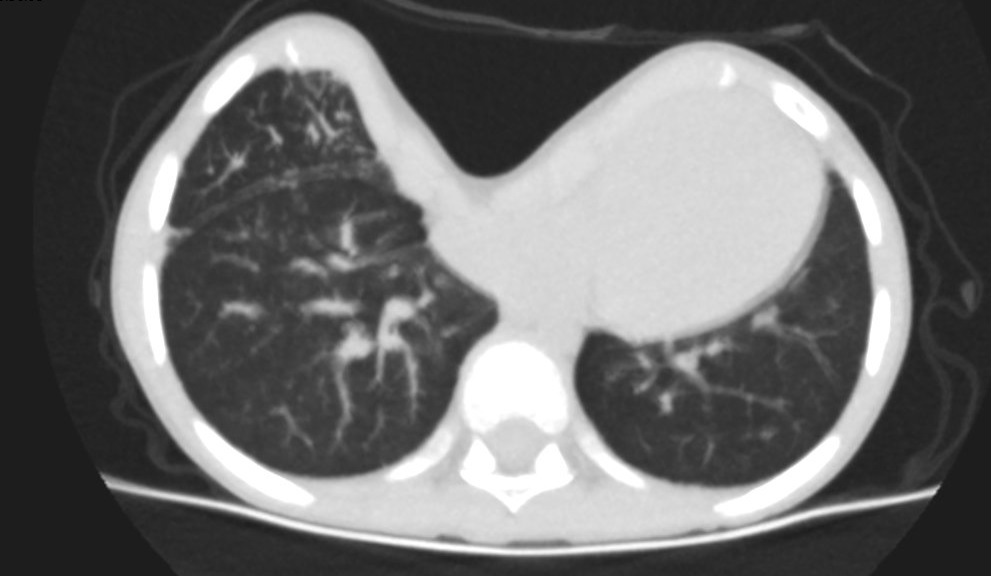
Pnömotoraks (Akciğer Sönmesi)
Pnömotoraks Nedir?Pnömotoraks, akciğer ile göğüs duvarı arasında normalde bulunmayan havanın birikmesi sonucu akciğerin kısmen veya tamamen sönmesi durumudur.
Bu durum solunumu olumsuz etkiler ve bazı olgularda acil müdahale gerektirir. Hem genç bireylerde hem de kronik akciğer hastalığı olan kişilerde görülebilir.
Pnömotoraks Neden Olur?Pnömotoraks üç ana grupta incelenir:
- Primer spontan pnömotoraks: Altta yatan akciğer hastalığı yoktur. Genellikle genç, uzun boylu ve ince yapılı bireylerde görülür. Sigara kullanımı riski artırır.
- Sekonder spontan pnömotoraks: KOAH, tüberküloz, kistik fibrozis veya akciğer enfeksiyonları gibi altta yatan hastalıklar mevcuttur.
- Travmatik pnömotoraks: Göğüs duvarına darbe, cerrahi girişimler veya iğne-kateter uygulamaları sonrası gelişebilir.
- Ani ve şiddetli göğüs ağrısı
- Nefes darlığı, hızlı soluk alıp verme
- Göğüste baskı hissi
- Çarpıntı
- Hırıltılı veya yetersiz solunum
- Ciddi olgularda dudaklarda morarma (siyanoz)
Belirtiler hafif olabilir; bu nedenle şüpheli durumlarda hızlı değerlendirme hayati önem taşır.
Pnömotoraks Nasıl Teşhis Edilir?- Fizik muayene: Solunum seslerinde azalma ve göğüs hareketlerinde asimetri
- Göğüs röntgeni: En sık kullanılan tanı yöntemidir
- Bilgisayarlı tomografi (BT): Geniş, komplike veya tedavi sonrası izlemde
- Ultrasonografi: Hızlı değerlendirme gereken durumlarda
Tedavi; pnömotoraksın büyüklüğüne, hastanın genel durumuna ve altta yatan akciğer hastalığına göre planlanır.
İzlem ve Oksijen TedavisiKüçük pnömotorakslar kendiliğinden iyileşebilir. Yakın takip, oksijen desteği ve istirahat önerilir.
İğne Aspirasyonu / Göğüs Tüpü (Tüp Torakostomi)Göğüs boşluğundaki hava iğne veya göğüs tüpü yardımıyla boşaltılır. Orta ve büyük pnömotorakslarda tercih edilir.
Cerrahi Tedavi (VATS)- Tekrarlayan pnömotoraks
- Kanamalı veya komplike vakalar
- Akciğerde devam eden hava kaçağı
Cerrahide genellikle hava kaçağı olan bölgeler çıkarılır ve akciğer ile göğüs duvarı arasında yapıştırma (plöredez) işlemi uygulanır.
Pnömotoraks Tekrar Eder mi?Evet. Primer spontan pnömotoraks hastalarının yaklaşık %30–50’sinde tekrar görülme riski vardır.
Bu nedenle sigaranın bırakılması, düzenli takip ve gerekli durumlarda cerrahi tedavi önerilir.
Pnömotoraks Ameliyatı Nasıl Yapılır?Uniportal VATS (Video Yardımlı Torakoskopik Cerrahi): Yaklaşık 2–3 cm’lik tek bir kesi ile göğüs boşluğuna girilir. Hava kaçağı olan alan çıkarılır ve mekanik veya kimyasal plöredez uygulanır.
Ameliyat sonrası hastalar genellikle 3–5 gün içinde taburcu edilir ve birkaç hafta içinde normal yaşamlarına döner.
Hastalarımızda, hasta konforunun yüksek olması ve hızlı iyileşme sağladığı için 3 cm’lik tek kesiyle uygulanan Uniportal VATS tekniği tercih edilmektedir.
Pnömotoraks Sonrası Nelere Dikkat Edilmelidir?- Basınç değişimlerine (uçuş, yüksek irtifa) dikkat edilmelidir
- Sigara kesinlikle bırakılmalıdır
- Ağır egzersiz ve su altı dalışından kaçınılmalıdır
- Düzenli akciğer kontrolleri yapılmalıdır
Evet. Özellikle tansiyon pnömotoraks durumunda akciğer tamamen söner ve kalp-damar sistemine bası oluşur. Acil müdahale edilmezse hayati risk taşır.
Ne Zaman Doktora Başvurmalıyım?- Ani gelişen göğüs ağrısı ve nefes darlığı varsa
- Daha önce pnömotoraks geçirdiyseniz ve benzer şikâyetler tekrar ediyorsa
- Göğüs travması sonrası nefes almakta zorlanıyorsanız
Bu durumlarda gecikmeden bir göğüs cerrahisi uzmanına başvurulmalıdır.
Tekrarlayan PnömotoraksPnömotoraks geçiren hastaların %30–50’sinde tekrar riski mevcuttur. Riski artıran faktörler:
- Sigara kullanımı
- Altta yatan akciğer hastalıkları
- Yetersiz veya geçici tedavi
- Genetik yatkınlık (ör. Marfan sendromu)
Tekrarlayan olgularda VATS ile bleb rezeksiyonu ve plöredez, çoğu hastada kalıcı tedavi sağlar.
Hasta Yaşam Önerileri- Sigara: Mutlaka bırakılmalı ve gerekirse destek alınmalıdır
- Aktivite: İlk haftalarda ağır egzersizden kaçınılmalı, sonra hafif yürüyüş ve nefes egzersizlerine başlanmalıdır
- Kontroller: Özellikle cerrahi sonrası ilk 6 ay düzenli takip yapılmalıdır
Kalıcı Katater İmplantasyonu
Yapım Aşamasında
Plevral Sıvılar – Sık Sorulan Sorular
Plevral Sıvı Nedir?Plevral sıvı, akciğerleri çevreleyen iki zar tabakası (visseral ve parietal plevra) arasında normalde çok az miktarda bulunan fizyolojik sıvının patolojik olarak artması durumudur.
Bu sıvı artışı, akciğerin genişlemesini kısıtlayarak nefes darlığı, göğüs ağrısı ve öksürük gibi şikâyetlere yol açabilir. Plevral efüzyon tek başına bir hastalık değil; çoğu zaman altta yatan başka bir sistemik veya lokal hastalığın sonucudur.
Plevral Sıvı Hangi Nedenlerle Oluşur?Plevral sıvı oluşumunun en sık nedenleri şunlardır:
- Kalp yetmezliği
- Zatürre (pnömoni) ve ampiyem
- Tüberküloz
- Malign hastalıklar (akciğer kanseri, metastazlar, mezotelyoma)
- Karaciğer sirozu, nefrotik sendrom
- Ameliyat sonrası veya travma sonrası durumlar
Sıvının tipi (transüda veya eksüda), laboratuvar analizleriyle belirlenir ve altta yatan nedenin aydınlatılmasında yol göstericidir.
Plevral Sıvı Nasıl Tanınır ve Değerlendirilir?Tanı süreci klinik muayene ile başlar; kesin değerlendirme için görüntüleme ve laboratuvar incelemeleri gerekir.
- Akciğer grafisi: Plevral aralıkta sıvı varlığını gösterir
- Toraks BT: Sıvının yayılımını, plevral kalınlaşma ve kitleleri saptar
- Ultrasonografi: Sıvı varlığını doğrular ve torasentez için yol gösterir
- Torasentez: Sıvı alınarak biyokimyasal, sitolojik ve mikrobiyolojik analiz yapılır
Bu değerlendirmeler sayesinde sıvının enfeksiyon, kanser veya sistemik hastalık kaynaklı olup olmadığı anlaşılır.
Plevral Sıvı Hangi Şikâyetlere Yol Açar?- Nefes darlığı (özellikle eforla artar)
- Göğüs ağrısı (nefes almakla artan plevral tip ağrı)
- Kuru öksürük
- Yorgunluk, halsizlik ve iştahsızlık
Yavaş gelişen sıvılarda belirtiler geç fark edilebilirken, hızlı birikimlerde ani solunum sıkıntısı ortaya çıkabilir.
Plevral Sıvı Tedavisi Nasıl Yapılır?Tedavinin temel amacı, sıvıyı boşaltmak ve altta yatan nedeni tedavi etmektir.
- Medikal tedavi: Kalp, böbrek veya sistemik hastalıklara yönelik ilaçlar
- Torasentez: Tanı ve semptomları azaltmak amacıyla sıvının boşaltılması
- Tüp torakostomi: Enfeksiyon veya yoğun sıvı varlığında drenaj
- Plöredez: Tekrarlayan malign plevral efüzyonlarda plevra yapıştırma işlemi
- Video Yardımlı Torakoskopi (VATS): Tanı ve tedavi amaçlı minimal invaziv cerrahi
Evet. Özellikle kanser, kronik kalp yetmezliği veya bazı sistemik hastalıklarda plevral sıvı tekrarlayabilir.
Tekrarlayan olgularda kalıcı plevral kateter, plöredez veya cerrahi pleurektomi gibi ileri tedavi yöntemleri uygulanabilir.
Torasentez İşlemi Güvenli midir?Torasentez, lokal anestezi altında yapılan, kısa sürede tamamlanan güvenli bir işlemdir.
Nadir görülen komplikasyonlar arasında pnömotoraks (hava kaçağı), hafif ağrı veya kanama yer alır. Deneyimli ekiplerde bu riskler oldukça düşüktür.
Plevral Sıvı Her Zaman Cerrahi Gerektirir mi?Hayır. Çoğu olguda medikal tedavi ve sıvının boşaltılması yeterlidir.
Ancak sıvının nedeninin açıklanamadığı, tekrarladığı veya plevrada kalınlaşma geliştiği durumlarda uniportal VATS yöntemiyle doğrudan gözlem ve biyopsi gerekebilir.
Plevral Sıvı Tanısı Alan Hastalar Nasıl İzlenmelidir?Tedavi sonrası dönemde, sıvının tekrar oluşup oluşmadığını değerlendirmek için düzenli klinik muayene ve görüntüleme kontrolleri yapılmalıdır.
Ayrıca altta yatan hastalığın (kalp, böbrek veya tümöral hastalıklar gibi) tedavisinin sürdürülmesi uzun dönem başarı açısından kritik öneme sahiptir.
Erken Tanının Önemi Nedir?Plevral sıvı, birçok ciddi hastalığın ilk bulgusu olabilir. Erken tanı ve doğru yönlendirme; tedavi başarısını artırır, akciğer fonksiyonlarını korur ve olası komplikasyonların önüne geçer.
Bu nedenle nefes darlığı veya göğüs ağrısı gibi şikâyetler varlığında gecikmeden göğüs cerrahisi uzmanına başvurulması önerilir.
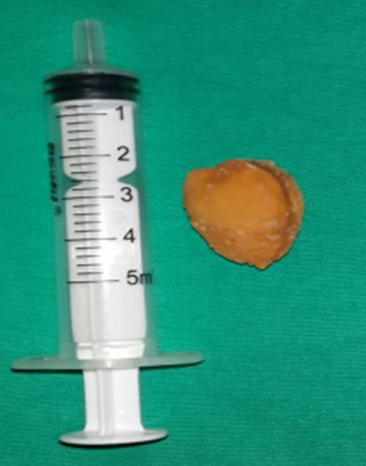
Akciğer Kist Hidatikleri
1. Akciğer kist hidatik hastalığı nedir?Akciğer kist hidatikleri, Echinococcus granulosus adlı parazitin neden olduğu bir enfeksiyon sonucunda akciğer dokusu içinde gelişen sıvı dolu kistlerdir. İnsan, bu parazitin yaşam döngüsüne yanlışlıkla dâhil olur ve “ara konak” görevi görür. Özellikle hayvancılıkla uğraşılan bölgelerde daha sık görülür.
2. Hastalık nasıl bulaşır?
İnsandan insana bulaşmaz. Enfekte köpeklerin dışkısında bulunan parazit yumurtaları, suya, toprağa veya gıdalara bulaşabilir.
İnsanlar bu yumurtaları ağız yoluyla aldığında parazit kana geçer ve akciğer ya da karaciğerde kist oluşturur.
Çiğ sebze-meyve tüketimi, yetersiz el hijyeni ve hayvan teması sonrası el yıkamama en sık bulaş yollarıdır.
Kistler genellikle yavaş büyüdüğü için erken dönemde belirti vermez. Ancak büyüdükçe:
• Göğüs ağrısı
• Öksürük veya balgamda kan
• Nefes darlığı
• Nadiren kistin patlamasına bağlı ani göğüs ağrısı ve öksürük atakları görülebilir.
Tanıda öncelikle akciğer grafisi ve bilgisayarlı tomografi (BT) kullanılır.
Bu yöntemlerle kistin büyüklüğü, yerleşimi ve çevre dokularla ilişkisi belirlenir.
Ayrıca serolojik testler ve kan tahlilleri tanıya destek olabilir.
Tedavi, kistin özelliklerine ve hastanın genel durumuna göre planlanır:
• Cerrahi tedavi: En etkili yöntemdir. Günümüzde çoğu olguda Video Yardımlı Torakoskopik Cerrahi (VATS) ile minimal invaziv şekilde kist çıkarılır.
• İlaç tedavisi: Cerrahiye uygun olmayan hastalarda Albendazol veya Mebendazol kullanılabilir.
Minimal invaziv cerrahi ile yapılan ameliyatlardan sonra hastalar genellikle 5–7 gün içinde taburcu edilir. Ameliyat sonrası dönemde akciğer fonksiyonlarının korunması, düzenli kontroller ve ilaç tedavisinin devamı önemlidir. Tekrarlama riski düşüktür ancak düzenli takip gereklidir.
7. Hastalıktan korunmak için neler yapılabilir?
• Köpeklerin düzenli antiparaziter tedavisinin yapılması
• Ellerinin özellikle hayvan teması sonrasında sabunla yıkanması
• Çiğ sebze ve meyvelerin iyi yıkanması
• Kesim yapılan alanlarda hijyen kurallarına dikkat edilmesi
Bu önlemler hastalığın bulaşmasını büyük oranda engeller.
Tedavi edilmediğinde kist büyüyerek akciğer dokusuna ve çevre yapılara bası yapabilir, hatta patlayarak enfeksiyon ve anafilaksi gibi ciddi komplikasyonlara neden olabilir. Bu nedenle erken tanı ve uygun cerrahi müdahale hayati önem taşır.
9. Cerrahiden sonra tekrar oluşabilir mi?Nadir durumlarda yeniden enfeksiyon gelişebilir; bu nedenle düzenli takip ve hijyen kurallarına dikkat edilmesi önemlidir.
Akciğer Nodulleri
Akciğer nodülü, akciğer dokusu içinde radyolojik incelemelerde saptanan, genellikle 3 santimetreden küçük, yuvarlak veya oval şekilli lezyonlara verilen isimdir. Günümüzde gelişmiş görüntüleme tekniklerinin yaygınlaşmasıyla birlikte akciğer nodülleri sıklıkla tesadüfen saptanmaktadır.
Her akciğer nodülü kanser anlamına gelmez. Nodüllerin büyük bir kısmı iyi huylu (benign) nedenlere bağlıdır. Ancak bazı nodüller, erken evre akciğer kanserinin ilk bulgusu olabilir. Bu nedenle doğru değerlendirme, dikkatli takip ve gerektiğinde ileri inceleme büyük önem taşır.
Akciğer Nodülleri Neden Oluşur?
Akciğer nodüllerinin oluşumuna yol açabilecek başlıca nedenler şunlardır:
- Geçirilmiş enfeksiyonlar (tüberküloz, mantar enfeksiyonları)
- İnflamatuar veya granülomatöz hastalıklar
- İyi huylu tümörler (hamartom gibi)
- Akciğer kanseri veya başka organlardan akciğere yayılan metastazlar
Nodülün boyutu, şekli, sınır özellikleri ve zaman içindeki değişimi, altta yatan neden hakkında önemli ipuçları verir.
Tanı ve Değerlendirme Süreci
Bir akciğer nodülü saptandığında ilk adım, daha önce çekilmiş görüntülemelerin incelenmesidir. Uzun süredir boyut değişikliği göstermeyen nodüller genellikle iyi huyludur. Yeni gelişen veya büyüme gösteren nodüller ise daha yakından izlenmelidir.
- Bilgisayarlı Tomografi (BT): Nodülün boyutu, yoğunluğu ve kenar yapısı hakkında detaylı bilgi verir.
- PET-BT: Nodülün metabolik aktivitesini gösterir ve malignite olasılığını değerlendirmede yardımcıdır.
- Biyopsi veya cerrahi tanı: Şüpheli nodüllerde kesin tanı amacıyla uygulanır.
Bazı hastalarda tanı ve tedavi amacıyla Video Yardımlı Torakoskopik Cerrahi (VATS) gibi minimal invaziv cerrahi yöntemler güvenli ve etkili bir seçenektir.
Takip ve Tedavi Yaklaşımı
- Küçük ve düşük riskli nodüller: Belirli aralıklarla bilgisayarlı tomografi ile takip edilir.
- Şüpheli veya büyüyen nodüller: PET-BT, biyopsi veya cerrahi değerlendirme yapılır.
- Kanser olasılığı yüksek nodüller: Cerrahi olarak çıkarılması önerilir.
Günümüzde cerrahi tedavi çoğunlukla VATS veya Uniportal VATS yöntemiyle, küçük kesilerle ve minimal invaziv olarak gerçekleştirilmektedir.
Cerrahi Sonrası İzlem
Ameliyat sonrası hastalar genellikle kısa sürede günlük yaşamlarına döner. Çıkarılan nodülün patolojik inceleme sonucu, sonraki takip ve tedavi planını belirler.
- Nodül iyi huylu ise düzenli radyolojik takip yeterlidir.
- Nodül kötü huylu ise tedavi planı multidisipliner ekip tarafından oluşturulur.
Sonuç
Akciğer nodülleri her zaman ciddi bir hastalık göstergesi değildir ancak ihmal edilmemelidir. Erken tanı, düzenli takip ve uygun tedavi yaklaşımı ile akciğer nodüllerinin büyük bir kısmı başarıyla yönetilebilmektedir.
Çocukluk Çağında Kistik Akciğer Hastalıkları
Çocukluk çağında görülen kistik akciğer hastalıkları, doğumsal (konjenital) veya sonradan gelişen (edinilmiş) akciğer kistleri şeklinde ortaya çıkabilen nadir ancak önemli solunum sistemi hastalıklarıdır. Bu hastalıklar, akciğer dokusunda hava dolu boşluklar (kistler) oluşmasıyla karakterizedir ve solunum fonksiyonlarını etkileyebilir.
Nedenleri ve SınıflandırmaEn sık görülen doğumsal kistik akciğer hastalıkları şunlardır:
- Konjenital Pulmoner Havayolu Malformasyonu (CPAM)
- Bronkopulmoner sekestrasyon
- Bronkojenik kistler
- Konjenital lobar amfizem
Bu hastalıklar, embriyonik dönemde akciğer dokusunun gelişimi sırasında meydana gelen yapısal bozukluklardan kaynaklanır. Edinilmiş kistik hastalıklar ise enfeksiyonlar, travma veya geçirilmiş cerrahi sonrası gelişebilir.
BelirtilerBelirtiler kistin büyüklüğüne ve yerleşimine göre değişiklik gösterebilir. Bazı çocuklarda doğumdan hemen sonra solunum sıkıntısı görülürken, bazı olgularda hastalık yıllar sonra tesadüfen çekilen bir akciğer filmiyle saptanabilir.
- Nefes darlığı veya hırıltılı solunum
- Tekrarlayan akciğer enfeksiyonları
- Göğüs ağrısı veya asimetrik göğüs genişlemesi
- Hiçbir belirti olmadan tesadüfi saptanma
Tanıda en sık göğüs röntgeni ve bilgisayarlı tomografi (BT) kullanılır. Bu yöntemler ile kistin tipi, yeri ve akciğer dokusu ile ilişkisi ayrıntılı olarak değerlendirilir.
Bazı durumlarda manyetik rezonans görüntüleme (MR) veya prenatal ultrasonografi (anne karnında tanı) ile kistik lezyonlar saptanabilir.
TedaviTedavi yaklaşımı; hastalığın tipi, belirtilerin şiddeti ve kistin büyüklüğüne göre kişiye özel olarak planlanır.
- Belirti vermeyen küçük kistler düzenli aralıklarla takip edilebilir
- Belirti veren veya enfeksiyona yol açan kistik lezyonlar cerrahi olarak çıkarılır
Günümüzde bu ameliyatlar çoğunlukla minimal invaziv (VATS - Video Yardımlı Torakoskopik Cerrahi) yöntemlerle yapılmaktadır. Bu sayede iyileşme süresi kısalır ve hastanede kalış süresi azalır.
Cerrahi sonrası çocuklar genellikle kısa sürede normal solunum fonksiyonlarına kavuşur ve yaşam kaliteleri belirgin şekilde artar.
Sık Sorulan Sorular 1. Çocukluk çağında kistik akciğer hastalıkları genetik midir?Bu hastalıkların çoğu genetik geçişli değildir. Genellikle fetüsün gelişimi sırasında akciğer dokusunun farklılaşma sürecinde ortaya çıkan rastlantısal gelişim bozuklukları sonucu oluşur. Nadiren bazı doğumsal sendromlarla birlikte görülebilir.
2. Bu hastalık anne karnında fark edilebilir mi?Evet. Gelişmiş prenatal ultrasonografi sayesinde doğumsal kistik akciğer lezyonları gebeliğin ikinci veya üçüncü trimesterinde tespit edilebilir. Bu durumda gebelik boyunca yakın takip yapılır ve doğum sonrası cerrahi planlama gerçekleştirilir.
3. Belirti vermeyen kistik lezyonlarda ameliyat şart mıdır?Her kistik lezyon cerrahi gerektirmez. Küçük, solunum fonksiyonlarını etkilemeyen ve enfeksiyon riski taşımayan lezyonlarda yakın takip tercih edilebilir. Ancak ileride oluşabilecek riskler nedeniyle bazı olgularda cerrahi önerilebilir.
4. Ameliyat hangi yöntemle yapılır?Günümüzde çoğu olguda minimal invaziv cerrahi (VATS - Video Yardımlı Torakoskopik Cerrahi) yöntemi tercih edilir. Bu yöntem ile daha küçük kesilerle işlem yapılır ve iyileşme süreci hızlanır.
5. Cerrahi sonrası tekrarlama riski var mı?Tamamen çıkarılan kistik lezyonlarda tekrarlama riski yok denecek kadar azdır. Nadiren farklı bölgelerde yeni lezyonlar gelişebilir, bu nedenle düzenli takip önemlidir.
6. Ameliyat sonrası iyileşme süreci nasıldır?Minimal invaziv cerrahi uygulanan çocuklar genellikle 5 gün içinde taburcu edilir. Günlük yaşama dönüş çoğu zaman 1–2 hafta içinde gerçekleşir.
7. Bu hastalık akciğer gelişimini etkiler mi?Erken tanı ve uygun cerrahi tedavi uygulanan çocuklarda akciğer gelişimi genellikle tamamen normal seyreder. Akciğer dokusu zamanla çıkarılan alanı telafi edebilir.
8. Cerrahi sonrası özel bakım gerekir mi?Yara bakımı, enfeksiyon belirtilerinin izlenmesi ve doktorun önerdiği solunum egzersizleri genellikle yeterlidir. Uzun süreli özel bakım çoğu zaman gerekmez.
9. Hastalık tekrarlarsa ne yapılır?Tekrarlama nadirdir. Kontrollerde yeni bir kist saptanırsa hasta yeniden değerlendirilir ve gerekirse cerrahi planlama yapılır.
10. Hangi uzmanlık alanları tedavide rol oynar?Tedavi süreci; çocuk göğüs cerrahisi, çocuk sağlığı ve hastalıkları, radyoloji ve anestezi uzmanlarının yer aldığı multidisipliner bir ekip tarafından yürütülür.
Mezotelyoma (Plevra Kanseri)
Mezotelyoma Nedir?Mezotelyoma; akciğer zarını (plevra), karın zarını (periton) veya kalp zarını (perikard) döşeyen mezotel hücrelerinden gelişen nadir ancak ciddi bir kanser türüdür. Göğüs cerrahisi pratiğinde en sık görülen tipi malign plevral mezotelyoma olup, akciğerleri çevreleyen plevra zarında ortaya çıkar.
Hastalık, özellikle asbest maruziyeti ile güçlü biçimde ilişkilidir. Asbest liflerinin solunum yoluyla vücuda alınması, yıllar içinde plevrada iltihabi reaksiyon ve hücresel hasara yol açarak kanser gelişimine neden olabilir.
En sık karşılaşılan formu malign plevral mezotelyomadır. Plevradaki mezotel hücrelerinin kontrolsüz çoğalmasıyla oluşur ve çevre dokulara yayılma eğilimi gösterebilir.
Mezotelyomanın En Sık Nedeni Nedir?Mezotelyomanın en önemli nedeni asbest maruziyetidir. Asbest; geçmişte inşaat, izolasyon ve gemi sanayiinde yaygın olarak kullanılmış doğal bir mineraldir. Asbest liflerinin solunması, yıllar içinde plevra zarında kronik iltihap ve hücresel hasar oluşturarak kanser gelişimine yol açabilir.
Asbeste Maruz Kaldıktan Sonra Hastalık Hemen Ortaya Çıkar mı?Hayır. Mezotelyoma genellikle 20–50 yıl gibi uzun bir kuluçka döneminden sonra gelişir. Bu nedenle gençlik döneminde asbestle teması olan kişilerde hastalık çoğunlukla ileri yaşlarda ortaya çıkar.
Mezotelyoma Bulaşıcı mıdır?Hayır. Mezotelyoma bulaşıcı bir hastalık değildir ve kişiden kişiye temas yoluyla geçmez. Hastalık yalnızca çevresel veya mesleki asbest maruziyetiyle ilişkilidir.
Mezotelyoma Hangi Belirtilerle Kendini Gösterir?Mezotelyoma genellikle sinsi başlangıçlıdır ve belirtiler hastalık ilerledikçe ortaya çıkar.
- Nefes darlığı
- Göğüs ağrısı veya omuza vuran ağrı
- Kalıcı öksürük
- Yorgunluk ve kilo kaybı
- Göğüs boşluğunda sıvı birikimi (plevral efüzyon)
Bu şikâyetler çoğunlukla plevral sıvı birikimiyle ilişkilidir ve hastalığın ilk bulgusu olabilir.
Mezotelyoma Nasıl Teşhis Edilir?Tanı; klinik değerlendirme, görüntüleme yöntemleri ve doku incelemesiyle konur.
- Bilgisayarlı Tomografi (BT): Plevral kalınlaşma ve sıvı birikimini gösterir
- Torasentez: Plevra sıvısı analizi tanıya yardımcı olabilir
- Video Yardımlı Torakoskopi (VATS) veya plevral biyopsi
Kesin tanı, alınan doku örneklerinin patolojik incelemesiyle konur. Patolojide epitelyal, sarkomatoid veya mikst tip mezotelyoma alt tipleri ayırt edilir.
Mezotelyomada Tedavi Seçenekleri Nelerdir?Tedavi, multidisipliner bir yaklaşımla planlanır. Hastalığın evresi, hücre tipi ve hastanın genel durumu dikkate alınır.
- Cerrahi tedavi: Pleurektomi/dekortikasyon veya ileri olgularda ekstraplevral pnömonektomi
- Kemoterapi: Cerrahiye ek olarak veya cerrahi yapılamayan durumlarda uygulanır
- Radyoterapi: Cerrahi sonrası mikroskobik hastalığın kontrolünde kullanılabilir
- Destek tedavisi: Torasentez veya plevral kateter ile yaşam kalitesi artırılır
Son yıllarda immünoterapi ve hedefe yönelik tedaviler de umut verici sonuçlar göstermektedir.
Mezotelyoma Tedavisinde Cerrahi Mümkün mü?Evet. Uygun hastalarda cerrahi tedavi, hastalığın kontrolünde önemli bir seçenektir.
- Pleurektomi / dekortikasyon
- Ekstraplevral pnömonektomi
Bu işlemler multidisipliner değerlendirme sonrası planlanır.
Cerrahi Sonrası Kemoterapi Gerekir mi?Evet. Mezotelyoma sistemik bir hastalık olduğu için cerrahi sonrası kemoterapi çoğunlukla tedavi planına dahil edilir.
Mezotelyoma Tamamen İyileştirilebilir mi?Erken evrede tanı konulmuş ve uygun tedavi uygulanmış hastalarda uzun dönem kontrol sağlanabilir. Ancak hastalık genellikle ileri evrede tanındığı için tamamen iyileşme nadirdir. Tedavinin temel amacı yaşam süresini uzatmak ve yaşam kalitesini artırmaktır.
Mezotelyomadan Korunmak İçin Ne Yapılabilir?- Asbest içeren ortamlardan uzak durmak
- Riskli iş kollarında koruyucu ekipman kullanmak
- Asbest söküm ve yıkım işlemlerini yetkili ekiplerle yapmak
- Asbest maruziyeti öyküsü olan bireylerin düzenli taramadan geçmesi
Asbestin doğal olarak bulunduğu veya geçmişte yoğun kullanıldığı bölgelerde daha sık görülür. Türkiye’de özellikle Orta Anadolu ve Güneydoğu Anadolu’nun bazı kırsal alanlarında risk artmıştır.
Mezotelyoma Hastaları Ne Sıklıkla Takip Edilmelidir?Tedavi sonrası ilk 2 yıl boyunca 3–6 ayda bir klinik muayene ve BT kontrolleri önerilir. Daha sonraki dönemlerde yıllık izlem, olası nükslerin erken saptanması açısından önemlidir.
SonuçMezotelyoma; erken dönemde fark edilmesi zor ancak modern cerrahi ve sistemik tedavi yaklaşımlarıyla kontrol altına alınabilen bir hastalıktır. Göğüs cerrahisi, medikal onkoloji, radyasyon onkolojisi ve patoloji uzmanlarının iş birliğiyle her hasta için kişiselleştirilmiş bir tedavi planı oluşturmak mümkündür.
Bronşektazi
1. Bronşektazi nedir?Bronşektazi, akciğerlerdeki bronş adı verilen hava yollarının kalıcı olarak genişlemesi ve duvar yapısının bozulmasıyla ortaya çıkan kronik bir akciğer hastalığıdır. Bu durum, bronşların içini döşeyen dokunun tahrip olması sonucu balgam birikmesine ve tekrarlayan enfeksiyonlara yol açar.
2. Bronşektazi neden oluşur?Bronşektazinin birçok nedeni vardır. En sık nedenler şunlardır:
- Geçirilmiş akciğer enfeksiyonları (zatürre, boğmaca, tüberküloz gibi)
- Doğumsal nedenler (kistik fibrozis, primer siliyer diskinezi)
- Bağışıklık sistemi zayıflıkları
- Alerjik bronkopulmoner aspergillozis (ABPA)
- Yabancı cisim aspirasyonu veya bronş tıkanıklıkları
Bazı hastalarda ise belirgin bir neden saptanamayabilir (idiyopatik bronşektazi).
3. Bronşektazi bulaşıcı bir hastalık mıdır?Hayır. Bronşektazi bulaşıcı değildir. Ancak hastalığın alevlenme dönemlerinde gelişen solunum yolu enfeksiyonları, mikrobun türüne bağlı olarak bulaşıcı olabilir.
4. Bronşektazinin belirtileri nelerdir?- Kronik, balgamlı öksürük
- Tekrarlayan solunum yolu enfeksiyonları
- Kötü kokulu veya irinli balgam
- Nefes darlığı ve yorgunluk
- Göğüs ağrısı
- Kanlı balgam (hemoptizi)
Bu belirtiler uzun süredir devam ediyorsa bir göğüs hastalıkları veya göğüs cerrahisi uzmanına başvurulmalıdır.
5. Bronşektazi tanısı nasıl konulur?Tanıda en önemli basamak yüksek çözünürlüklü toraks bilgisayarlı tomografisidir (BT).
- Solunum fonksiyon testleri (spirometri)
- Balgam kültürü
- Kan testleri
- Bronkoskopi
Bronşektazide oluşan yapısal genişlemeler geri döndürülemez; ancak hastalığın ilerlemesi ve enfeksiyon atakları kontrol altına alınabilir.
- Enfeksiyonların önlenmesi
- Balgamın etkin şekilde temizlenmesi
- Solunum fonksiyonlarının korunması
- Yaşam kalitesinin artırılması
- Antibiyotik tedavisi
- Balgam söktürücü ve inhaler tedaviler
- Solunum fizyoterapisi
- Cerrahi tedavi (lobektomi, segmentektomi)
- İleri olgularda nadiren akciğer nakli
- Hastalık sınırlı bir bölgede ise
- Tıbbi tedaviye rağmen tekrarlayan enfeksiyonlar varsa
- Ciddi kanlı balgam (hemoptizi) mevcutsa
- Yaşam kalitesi belirgin bozulmuşsa
- Sigara ve hava kirliliğinden uzak durulmalıdır
- Bol sıvı tüketilmelidir
- Aşılar (grip, zatürre) düzenli yapılmalıdır
- Düzenli solunum egzersizleri uygulanmalıdır
Bronş yapısı tamamen normale dönmez; ancak erken tanı ve düzenli tedavi ile hastalık kontrol altına alınabilir.
11. Bronşektazide beslenmenin önemi- Protein açısından zengin beslenme
- Bol sıvı tüketimi
- Gerekirse diyetisyen desteği
Çocuklarda bronşektazi genellikle doğumsal veya sistemik nedenlere bağlıdır. Erken tanı ve düzenli takip büyük önem taşır.
13. Bronşektazi önlenebilir mi?- Enfeksiyonların zamanında tedavisi
- Aşıların tam yapılması
- Sigara dumanından uzak durulması
- Kronik hastalıkların düzenli takibi
Uygun tedavi ve düzenli takip ile bronşektazili hastalar aktif bir yaşam sürebilir.
15. Bronşektazide cerrahi tedavi yöntemleri- Lobektomi
- Segmentektomi
- Nadir durumlarda pnömonektomi
VATS gibi modern yöntemler sayesinde iyileşme süresi kısalmaktadır.
16. Bronşektazide solunum egzersizlerinin önemi- Postüral drenaj
- Kontrollü solunum ve öksürük teknikleri
- Cihaz destekli egzersizler
- Aerobik egzersizler
- Düzenli ilaç ve egzersiz rutini
- Bol sıvı tüketimi
- Sigara ve hava kirliliğinden kaçınma
- Düzenli fiziksel aktivite
- Aşıların ihmal edilmemesi
- Düzenli doktor kontrolleri
- Tekrarlayan akciğer enfeksiyonları
- Kanlı balgam (hemoptizi)
- Solunum fonksiyonlarında azalma
- Pulmoner hipertansiyon
- Amiloidoz (nadir)
- Psikolojik etkiler
- Cerrahi gerektiren durumlar
Trakea Hastalıkları ve Cerrahi Tedavisi
Trakea Nedir ve Ne İşe Yarar?Trakea (soluk borusu), gırtlaktan (larinks) başlayıp bronşlara kadar uzanan, havanın akciğerlere taşınmasını sağlayan yaklaşık 10–12 cm uzunluğunda bir solunum yoludur.
Yapısında bulunan kıkırdak halkalar, soluk borusunun açık kalmasını sağlar. Trakea, solunum sisteminin en önemli yapılarından biridir ve bu bölgede gelişen hastalıklar nefes alma fonksiyonunu doğrudan etkiler.
Trakea Hastalıkları Nelerdir?Trakeayı etkileyen başlıca hastalıklar şunlardır:
- Trakeal stenoz (trakea darlığı)
- Trakeomalazi (trakea duvarının yumuşaması)
- Trakeal tümörler (iyi huylu veya kötü huylu)
- Trakea yaralanmaları (travma veya entübasyon sonrası)
- Konjenital (doğumsal) anomaliler
- Enfeksiyonlar ve iltihaplanmalar (trakeit)
Trakeal stenoz, soluk borusunun çapının daralması sonucu hava akımının kısıtlanmasıdır.
En sık nedenler:
- Uzun süreli entübasyon veya trakeostomi
- Travmalar ve cerrahi girişimler
- Tümörler ve inflamatuar hastalıklar
- Otoimmün hastalıklar (ör. Wegener granülomatozu)
Belirtiler arasında nefes darlığı, hırıltılı solunum, eforla artan solunum sıkıntısı ve ses değişikliği yer alır.
Trakeomalazi Nedir?Trakeomalazi, trakea duvarındaki kıkırdak halkaların zayıflaması sonucu solunum sırasında soluk borusunun daralmasıdır.
Doğumsal olabileceği gibi uzun süreli entübasyon veya enfeksiyonlar sonrası da gelişebilir.
- Öksürük
- Hırıltılı nefes
- Tekrarlayan solunum yolu enfeksiyonları
- Zor nefes alma
Trakea tümörleri nadir ancak ciddi hastalıklardır.
- İyi huylu tümörler: Papillom, kondroma, hemanjiom
- Kötü huylu tümörler: Skuamöz hücreli karsinom, adenoid kistik karsinom
Belirtiler genellikle ilerleyici nefes darlığı, öksürük, ses değişikliği veya kanlı balgam şeklindedir.
Trakea Hastalıklarının Belirtileri Nelerdir?- Nefes darlığı (özellikle eforla artan)
- Hırıltılı veya ıslık benzeri solunum sesi
- Kronik öksürük
- Ses kısıklığı
- Kanlı balgam (hemoptizi)
- İleri olgularda yutma güçlüğü
- Bilgisayarlı tomografi (BT): Darlığın derecesini ve çevre dokuları gösterir
- Bronkoskopi: Trakeanın doğrudan görülmesini sağlar
- Solunum fonksiyon testleri: Hava akımı kısıtlılığını gösterir
- MR: Özellikle tümörlü olgularda yumuşak doku değerlendirmesi için
Tedavi, altta yatan nedene ve darlığın şiddetine göre planlanır:
- Endoskopik dilatasyon (balonla genişletme)
- Lazer veya stent uygulamaları
- Cerrahi rezeksiyon ve anastomoz (kalıcı çözüm)
- Tümörlerde cerrahi, radyoterapi veya kemoterapi
- Trakeomalazide CPAP / BiPAP veya cerrahi onarım
Trakeal cerrahi yüksek uzmanlık gerektirir. Genel anestezi altında, dar olan bölüm çıkarılarak trakea uçları birbirine dikilir (rezeksiyon ve anastomoz).
Ameliyat sonrası hastalar birkaç gün yoğun bakımda izlenir. Modern cerrahi tekniklerle başarı oranı oldukça yüksektir.
Cerrahi Dışı Tedavi Seçenekleri Var mıdır?- Endoskopik stent uygulamaları
- Balon dilatasyon (geçici rahatlama)
- İlaç tedavileri
- Solunum fizyoterapisi ve destek tedavileri
Tedavi edilmediğinde hava yolu direnci artar, solunum yetmezliği ve ciddi enfeksiyonlar gelişebilir. Trakea tümörleri hayati risk oluşturabilir.
Cerrahi Sonrası İyileşme Süreci Nasıldır?- Boynun aşırı hareket ettirilmemesi
- Öksürüğün kontrollü olması
- Düzenli doktor kontrolleri
Cerrahi sonrası kalıcı başarı yüksektir. Ancak nadiren skar dokusuna bağlı yeniden daralma gelişebilir. Düzenli takip önemlidir.
Multidisipliner Yaklaşım Neden Önemlidir?Trakea hastalıkları; göğüs cerrahisi, KBB, radyoloji ve anestezi ekiplerinin birlikte çalışmasını gerektirir. Bu yaklaşım tedavi başarısını artırır.
Trakea Sağlığını Korumak İçin Öneriler- Gereksiz uzun entübasyondan kaçınmak
- Sigara ve tahriş edici maddelerden uzak durmak
- Solunum yolu enfeksiyonlarını zamanında tedavi etmek
- Nefes darlığı ve ses kısıklığını önemsemek
- Düzenli solunum egzersizleri yapmak
- Hafif yürüyüş ve fiziksel aktiviteyi sürdürmek
- Grip ve zatürre aşılarını yaptırmak
- Periyodik tıbbi kontrolleri aksatmamak
Özofagus (Yemek Borusu) Hastalıkları
Özofagus Nedir ve Hangi İşlevi Görür?Özofagus, boğaz (farinks) ile mide arasında uzanan, yaklaşık 25–30 cm uzunluğunda, besinlerin ağızdan mideye taşınmasını sağlayan kaslı bir organdır. Yutma işlemi, özofagusun koordineli kasılmaları sayesinde gerçekleşir.
Özofagus Hastalıkları Nelerdir?Özofagusta görülen başlıca hastalıklar şunlardır:
- Akalazya: Alt özofagus sfinkterinin gevşeyememesi sonucu yutma güçlüğüyle seyreden hastalık
- Barrett Özofagusu: Uzun süreli reflüye bağlı hücresel değişiklik; kanser riskini artırabilir
- Özofagus Kanseri: Yassı hücreli kanser ve adenokarsinom en sık görülen tiplerdir
- Özofagus Darlığı (Striktür): Reflü, travma veya radyoterapi sonrası gelişebilir
- Reflü Özofajiti: Mide içeriğinin özofagusa kaçmasına bağlı iltihaplanma
- Yabancı Cisim Yutulması: Özellikle çocuklar ve yaşlılarda sık görülür
- Motilite Bozuklukları: Özofagus kas kasılma düzensizliklerine bağlı yutma zorluğu
- Yutma sırasında zorlanma (disfaji)
- Yemek yerken ağrı hissi
- Ağızdan veya burundan yiyecek geri gelmesi (regürjitasyon)
- Kilo kaybı
- Sürekli öksürük veya göğüs ağrısı
- Kanlı kusma veya siyah dışkı (ileri olgularda)
Tanı yöntemleri hastalığın türüne ve hastanın şikâyetlerine göre değişir.
- Endoskopi (Gastroskopi): Özofagus, mide ve onikiparmak bağırsağı değerlendirilir, biyopsi alınabilir
- Baryumlu grafi: Yutma fonksiyonu ve darlıkların gösterilmesi
- Manometri: Özofagus kas hareketlerinin ölçülmesi (özellikle akalazya)
- BT, MR, PET-BT: Kanser ve çevre doku yayılımının değerlendirilmesi
Tedavi; hastalığın tipi, evresi ve hastanın genel durumuna göre planlanır.
Tıbbi Tedavi- Mide asidini azaltan ilaçlar (reflü tedavisinde)
- İleri disfajisi olan hastalarda damar içi beslenme
- Balon dilatasyonu (darlık açılması)
- Yabancı cisim çıkarılması
- Stent yerleştirilmesi
- Akalazya ameliyatı: Heller miyotomi
- Özofajektomi: Özofagus kanserlerinde yemek borusunun çıkarılması
- Anti-reflü cerrahisi (Nissen fundoplikasyonu): Şiddetli reflü hastalarında uygulanır
Cerrahi işlemler günümüzde çoğunlukla robotik cerrahi, laparoskopi veya torakoskopi ile minimal invaziv yöntemlerle uygulanabilmektedir.
Özofagus Kanserinde Risk Faktörleri Nelerdir?- Sigara ve alkol kullanımı
- Uzun süreli reflü hastalığı (Barrett özofagusu)
- Aşırı sıcak içecek tüketimi
- Kötü beslenme alışkanlıkları
- Genetik yatkınlık
Endoskopi genellikle sedasyon altında yapılır ve hasta işlem sırasında ağrı hissetmez. İşlem sonrası hafif boğaz yanması görülebilir.
Özel Beslenme Gerekir mi?- Yumuşak ve küçük lokmalar
- Asitli ve gazlı gıdalardan kaçınma
- Yutma güçlüğünde püreli diyet
- Gerekirse beslenme tüpü desteği
- Şiddetli kilo kaybı ve beslenme bozukluğu
- Ülser veya kanama gelişimi
- Uzun vadede kanser riskinde artış
- Tam tıkanıklık durumunda acil müdahale gerekliliği
- Yutma zorluğu ve kilo kaybı başladıysa
- Yutarken göğüste ağrı hissediyorsanız
- Reflü şikâyetleri ilaçlara rağmen geçmiyorsa
- Endoskopide yapısal değişiklik saptandıysa
Özofagus hastalıklarında erken tanı, uygun tedavi ve düzenli takip; yaşam kalitesini korumak ve ciddi komplikasyonları önlemek açısından büyük önem taşır. Multidisipliner yaklaşım ve modern cerrahi teknikler sayesinde başarılı sonuçlar elde edilmektedir.
Bronkoskopik Tedavi Yöntemleri (Girişimsel Pulmonoloji)
1. Girişimsel Pulmonoloji nedir?Girişimsel pulmonoloji, solunum yolu hastalıklarının tanı ve tedavisinde endoskopik (bronkoskopik) yöntemler kullanan, gelişmiş ve minimal invaziv bir alandır. Bronkoskopi ile hava yolları doğrudan görüntülenebilir, çeşitli tanısal ve tedavi edici işlemler aynı seansta yapılabilir.
2. Bronkoskopi nedir ve nasıl yapılır?Bronkoskopi, ağız veya burundan solunum yollarına ilerletilen ince, ışıklı bir cihaz (bronkoskop) ile trakea ve bronşların içeriden görüntülenmesi işlemidir.
- Kolaylıkla doku örneği alınabilir (biyopsi)
- Yabancı cisim çıkarılabilir
- Darlıklar tedavi edilebilir
Genellikle sedasyon veya genel anestezi altında yapılır.
3. Kimlere bronkoskopi önerilir?- Nedeni bilinmeyen öksürük veya balgamda kan gelmesi
- Akciğer nodülü veya kitle şüphesi
- Solunum yollarında darlık (trakeal stenoz)
- Yabancı cisim aspirasyonu şüphesi
- Kronik enfeksiyon, akciğer kanseri tanısı veya evrelemesi
1) Yabancı cisim çıkarılması
Özellikle çocuklarda ve yaşlılarda görülen solunum yolu tıkanıklıkları bronkoskop ile giderilebilir.
2) Hava yolu darlığı tedavisi
- Stent yerleştirilmesi
- Lazer, plazma koagülasyon veya kriyoterapi ile doku azaltma
3) Kanser veya tümör tedavisi
- Endobronşiyal radyofrekans ablasyon, lazerle tümörün küçültülmesi
- Bronş içine kemoterapi uygulanması
4) Balon dilatasyon
Travma veya inflamasyon sonrası gelişen darlıklarda bronş içi balonla açıklık sağlanır.
5) Biyopsi yöntemleri
- Transbronşiyal biyopsi
- Endobronşiyal ultrason (EBUS) ile lenf nodu örneklemesi
6) Valf yerleştirme (Amfizem tedavisi)
Aşırı genişlemiş akciğer bölgelerinin küçültülmesi için endobronşiyal valf uygulanabilir.
5. Bronkoskopi sırasında ağrı olur mu?Hayır. İşlem çoğunlukla sedasyon veya genel anestezi ile yapılır, hasta işlem sırasında ağrı hissetmez. Sonrasında hafif boğaz ağrısı veya geçici öksürük görülebilir.
6. Bronkoskopinin riskleri nelerdir?- Kanama (özellikle biyopsi yapılan hastalarda)
- Ateş, enfeksiyon
- Nefes darlığı veya geçici solunum sıkıntısı
- Hava kaçağı (çok nadir)
- Çoğu hasta işlem sonrası aynı gün evine döner
- Birkaç saat dinlenme yeterli olur
- 24 saat ağır işlerden kaçınılmalıdır
- Boğazda hafif yanma veya ses kısıklığı genellikle kendiliğinden geçer
- Tümör dokusunun çıkarılması veya azaltılması
- Solunum yolunun açık tutulması (stent uygulaması)
- Kanserin evrelendirilmesi (lenf nodu biyopsisi ile)
Bu müdahaleler, hastanın yaşam kalitesini ve solunum konforunu artırır.
9. Bronkoskopi ile hava yolu darlığı tamamen düzelir mi?Travma, tümör veya inflamasyon sonrası gelişen hava yolu darlıklarında balon dilatasyon veya stent uygulamasıyla iyi sonuç alınabilir. Ancak bazı darlıklarda kalıcı düzelme için birden fazla işlem gerekebilir.
10. Ne zaman bronkoskopiye başvurmalıyım?- Göğüs ağrısı ve nefes darlığı hissedildiğinde
- Öksürükle kan gelmesi durumunda
- Yabancı cisim şüphesi olduğunda
- Akciğer grafisi veya tomografide şüpheli bulgu varsa
İlk 24 Saat
- Ağır fiziksel aktiviteden kaçının
- Alkol ve sigaradan uzak durun
- Ilık ve yumuşak gıdalar tercih edin
- Sedasyon alındıysa 24 saat araç kullanmayın
İlk Hafta
- Ateş, yoğun öksürük veya balgamda kan varsa hekiminize başvurun
- Sigaradan kesinlikle kaçının
- İlaçlarınızı düzenli kullanın
Uzun Dönem Bakım
- Düzenli kontroller aksatılmamalıdır
- Özel diyet veya egzersiz kısıtlaması genellikle gerekmez
- Gerekirse solunum fizyoterapisi uygulanabilir
Not: Girişimsel pulmonoloji işlemleri, doğru hasta seçimi ve deneyimli ekip tarafından uygulandığında güvenli ve etkili sonuçlar verir.
Diyafram Hastalıkları
1. Diyafram nedir ve ne işe yarar?Diyafram, göğüs ve karın boşluğunu ayıran büyük bir kastır ve solunumda en önemli kas olarak görev yapar. Nefes alırken aşağı iner ve akciğerlere hava dolmasını sağlar; nefes verirken yukarı çıkar.
Diyaframdaki hastalıklar veya zayıflamalar, nefes almayı zorlaştırabilir, karın organlarını etkileyebilir ve yaşam kalitesini düşürebilir.
2. Diyafram hastalıkları nelerdir?En sık görülen diyafram sorunları şunlardır:
- Diyafram hernisi (fıtıklar): Karın içi organların göğüs boşluğuna kayması
- Diyafram paralizisi: Diyafram kasının felci veya zayıflaması
- Diyafram hareket bozuklukları: Kas veya sinir hasarına bağlı solunum problemleri
- Travma veya cerrahi sonrası diyafram yaralanmaları
- Tümörler veya kitleler (nadiren)
Diyafram paralizisi, diyafram kasının bir veya iki tarafının felç olması durumudur.
En sık nedenler:
- Frenik sinir yaralanmaları (boyun veya göğüs cerrahisi sonrası)
- Travmalar veya kazalar
- Enfeksiyonlar veya inflamasyon
- Doğumsal anomaliler
Belirtiler arasında nefes darlığı, özellikle yatar pozisyonda artan solunum zorluğu, çabuk yorulma ve bazen uyku bozuklukları yer alır.
4. Diyafram hernisi (fıtık) nedir?Diyafram fıtıkları, karın içindeki organların (mide, bağırsak vb.) diyaframdaki açıklıklardan göğüs boşluğuna çıkmasıyla oluşur.
- Konjenital diyafram hernisi: Doğumdan itibaren vardır
- Edinsel herni: Travma veya yaşlanma sonucu gelişebilir
Belirtiler arasında nefes darlığı, göğüs ağrısı, sindirim sorunları ve öksürük yer alabilir.
5. Diyafram hastalıklarının belirtileri nelerdir?- Nefes darlığı ve yorgunluk
- Göğüs veya karın ağrısı
- Hırıltılı veya yüzeysel solunum
- Uyku sırasında solunum güçlüğü
- Sindirim problemleri (özellikle hernilerde)
Tanıda aşağıdaki yöntemler kullanılabilir:
- Göğüs grafisi ve bilgisayarlı tomografi (BT)
- Ultrasonografi (diyafram hareketlerinin değerlendirilmesi)
- Floroskopi (dinamik röntgen)
- Solunum fonksiyon testleri
- MR ve endoskopik yöntemler
Tedavi, hastalığın türüne ve şiddetine göre planlanır.
Cerrahi tedavi seçenekleri:
- Diyafram fıtığı onarımı
- Diyafram paralizisi cerrahisi (plication)
- Diyafram tümörlerinin çıkarılması
Cerrahi dışı tedavi seçenekleri:
- Solunum fizyoterapisi ve nefes egzersizleri
- Oksijen desteği veya CPAP / BiPAP cihazları
- Düzenli takip ve yaşam tarzı düzenlemeleri
Diyafram cerrahisi sonrası hastalar genellikle birkaç gün içinde nefes alıp vermede rahatlama hissederler.
- Erken mobilizasyon
- Solunum egzersizleri
- Düzenli kontroller
- Düzenli nefes egzersizi ve fizyoterapi
- Sigara ve hava kirliliğinden uzak durmak
- Enfeksiyonlardan korunmak ve aşıları yaptırmak
- Dengeli beslenme ve yeterli sıvı tüketimi
- Uyku pozisyonuna dikkat etmek
- Artan nefes darlığı ve yorgunluk
- Tekrarlayan akciğer enfeksiyonları
- Sindirim sistemi sorunlarının artması
- Bazı durumlarda acil cerrahi gereksinimi
Diyafram paralizisi, diyafram kasının bir veya iki tarafının hareketini kaybetmesi durumudur ve nefes almayı doğrudan etkiler.
Nedenleri:
- Frenik sinir yaralanmaları
- Travma veya cerrahi girişimler
- Enfeksiyonlar
- Doğumsal anomaliler
Belirtileri:
- Yatar pozisyonda artan nefes darlığı
- Çabuk yorulma
- Gece solunum problemleri
Tedavi seçenekleri:
- Solunum egzersizleri ve fizyoterapi
- Ciddi vakalarda cerrahi diyafram plicationu
- Gerektiğinde CPAP / BiPAP desteği
- Yüksek yastıkla yatmak
- Küçük porsiyonlarla sık öğünler
- Yağlı ve baharatlı yiyeceklerden kaçınmak
- Yemek sonrası hemen uzanmamak
- Diyaframı güçlendiren nefes egzersizleri
- Hafif egzersiz ve yürüyüş
- Sigara ve tahriş edici maddelerden uzak durmak
- Düzenli doktor kontrolleri
Bu önlemler, nefes almayı kolaylaştırır, sindirim sorunlarını azaltır ve yaşam kalitesini artırır.
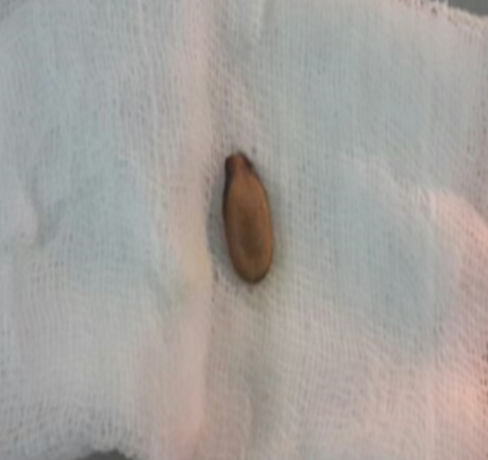
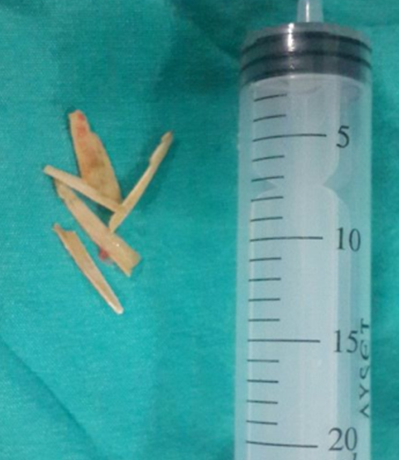
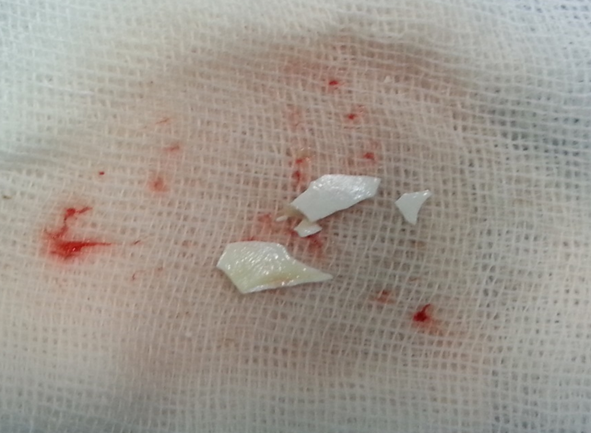
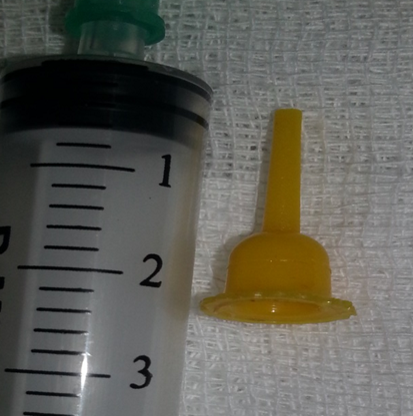
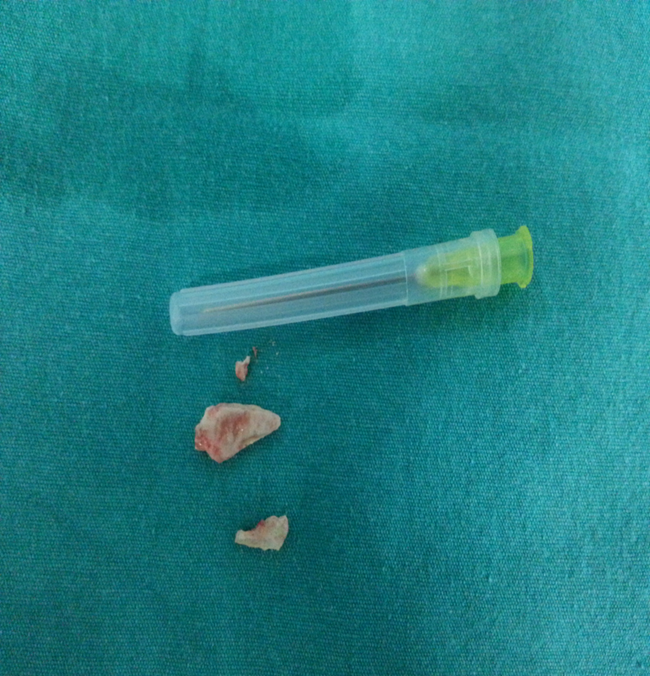
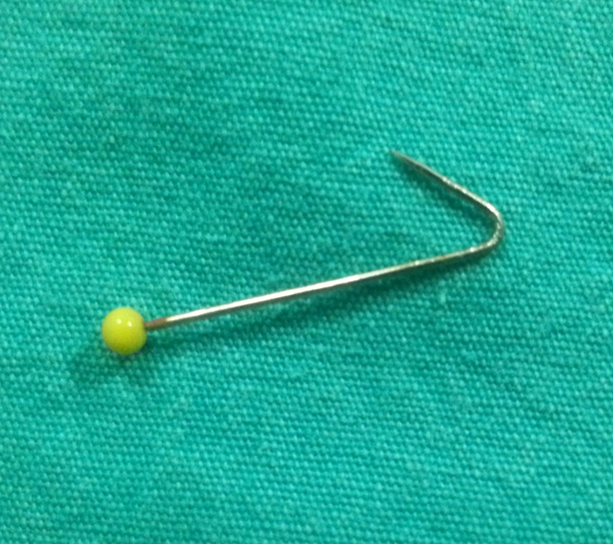
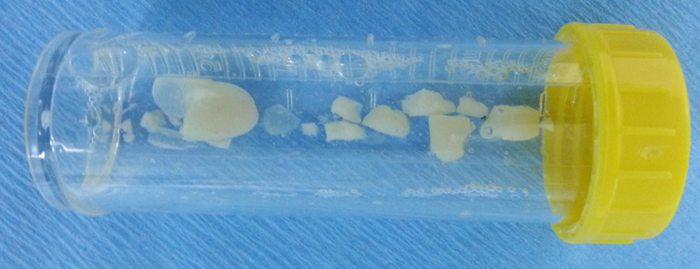
Yabancı Cisim Aspirasyonu
Yabancı Cisim Aspirasyonu Nedir?Yabancı cisim aspirasyonu, yemek, oyuncak parçası veya başka bir cismin soluk borusu (trakea) ya da bronşlara kaçması durumudur.
Bu durum hava yolunun kısmen veya tamamen tıkanmasına yol açabilir ve hayati risk oluşturabileceği için acil müdahale gerektirir.
Hangi Yaş Gruplarında Daha Sık Görülür?- Çocuklarda: Özellikle 1–3 yaş arasında daha sık görülür. Çocukların küçük nesneleri ağızlarına alma eğilimi ve çiğneme yeteneklerinin sınırlı olması temel nedendir.
- Yetişkinlerde: Yemek yerken dikkatsizlik, travma, diş protezi kullanımı veya nörolojik hastalıklar sonucu gelişebilir.
Belirtiler yabancı cismin boyutu ve hava yolundaki yerleşimine göre değişir:
- Ani başlayan öksürük ve boğulma hissi (en tipik belirti)
- Hırıltılı veya ıslık tarzı solunum
- Nefes darlığı
- Göğüs ağrısı veya göğüste baskı hissi
- Tekrarlayan akciğer enfeksiyonları (tanı gecikirse)
- Balgamda kan veya mukus artışı
- Fizik muayene: Solunum sesleri, hırıltı ve öksürük değerlendirilir
- Akciğer grafisi ve BT: Cismin yerini ve hava yolu tıkanıklığını gösterir
- Bronkoskopi: Tanıyı kesinleştirir ve çoğu durumda tedavi amacıyla yabancı cismin çıkarılmasını sağlar
Yabancı cisim aspirasyonu acil bir durumdur ve en etkili tedavi yöntemi bronkoskopi ile yabancı cismin çıkarılmasıdır.
- Rigid bronkoskopi: Özellikle çocuk hastalarda tercih edilir; hava yolu kontrolü daha güvenlidir
- Fleksibl bronkoskopi: Seçilmiş erişkin olgularda kullanılabilir
- Hava yolu tıkanıklığı ve solunum yetmezliği
- Tekrarlayan akciğer enfeksiyonları ve pnömoni
- Uzun dönemde akciğer hasarı veya bronş darlığı
- Hayati tehlike ve ani ölüm riski
- Hasta nefes alamıyorsa derhal 112 acil yardım çağrılmalıdır
- Çocuklarda, öksürük ve nefes almayı engelleyen durumlarda Heimlich manevrası uygulanabilir
- Yetişkinlerde ani nefes darlığı ve boğulma belirtileri varsa acil tıbbi müdahale şarttır
- Çocuklara küçük nesneleri ağızlarına almamaları öğretilmelidir
- Küçük oyuncak parçaları ve sert yiyecekler gözetim altında tutulmalıdır
- Yetişkinlerde yemek yerken dikkatli olunmalıdır
- Yutma bozukluğu veya nörolojik hastalığı olan bireylerde özel önlemler alınmalıdır
- Bronkoskopi sonrası hastalar genellikle 24–48 saat gözlem altında tutulur
- Ateş, nefes darlığı veya inatçı öksürük gelişirse doktora başvurulmalıdır
- Hafif öksürük veya boğaz tahrişi birkaç gün sürebilir; bu durum çoğu zaman normaldir
- Erken ve doğru müdahale ile hastalar tamamen normale dönebilir
- Tedavinin gecikmesi durumunda tekrarlayan enfeksiyonlar ve kalıcı akciğer hasarı yaşam kalitesini olumsuz etkileyebilir